|
|
International Journal of Arrhythmia 2014;15(3): 42-49.
|
 |
| MAIN TOPIC REVIEWS |
| 박동기 추적 검사 및 프로그래밍 |

|
|
 |
 |

서론
인공 심박동기는 1959년 심장 외과의사에 의해
심박동기 이식 환자의 추적 평가를 할 때 심박동기 기계 자체에 대한 평가뿐만 아니라 환자에 대한 종합적인
평가가 필요하다. 환자 상태에 대한 평가로 심계항진, 심부전, 실신에 대한 평가와 더불어 기본적인 활력증후에
대한 계측, 심박동기 이식 부위에 대한 진찰과, 심박동기 이식 동측의 상완의 부종 또는 정맥 확장에 대한 평가가 필요하다.
또한 cannon A wave, 악설음(crackle), 제일 심음의 변화에 대한 시진 및 청진이 필요하다.
내인성율동 또는 자발율동(intrinsic rhythm)에 대한 평가로
심박동기 의존성(pacemaker dependency)에 대한 평가와 기술이 포함되어야 하며, 현재 심박동기 프로그램의
적절성에 대한 평가가 필요하다. 심박동기 프로그램 평가에는 조율 또는 포착역치(capture threshold)와 안전역(safety margin), 감지 역치(sensing threshold)와
안전역, 심박수 변조, 특수 알고리즘의 필요성 및 적절성,
배터리 상태에 대한 평가가 필요하다.
증상과 진찰
심박동기 이식 전에 있었던 증상이 재발한 적이 있었는지 확인해야 하고, 심계항진이 발생하였을 경우 이전에 없었던 부정맥의 발생, 심박동기 매개성 빈맥, 심박동기 증후군,
센서에 대한 부적절한 심박수 반응을 감별
진단해야 하며, 동반된 구조적 심질환의 증상에 대한 평가가 필요하다. 흉통의 발생은 전극선에 의한 물리적 합병증의 가능성, 심박수 상승에 따른 협심증 발생을
감별 진단해야 한다.
심박동기 환자의 진찰에서 기본적인 신체 진찰 이외에도 심박동기 이식 부위에 대한 진찰이 진료 시마다 시행되어야 하며, 감염의 소견, 압박괴사(pressure necrosis),
미란(erosion) 등에 대한 평가가 필요하다. 심박동기 이식 부위 주위의 확장된 정맥들의 존재는 쇄골하정맥의 완전 폐색을 시사하며, 다수의 심박동기 전극선을 삽입한
경우 편측 상완의 부종이 관찰되기도 한다.

심박동기 의존성(pacemaker dependency
심박동기 의존성에 대한 표준화된 정의는 없으나, 전극선의 물리적 원인, 과감지에 의한 억제, 심박동기 자체의 결함 등 어떤 원인에 의해서 심박동기 시스템이
갑작스럽게 작동하지 않을 때 실신 또는 전실신을 초래하는 경우 심박동기 의존성이 있다고 할 수 있다.
환자를 눕힌 상태에서 심박동기 테스트를 시행하며
일시적으로 DDI (dual chamber pacing, dual chamber
sensing, inhibited by ventricle event), AAI (atrial
pacing, atrial sensing, inhibited by atrial event), 또
는 VVI (ventricle pacing, ventricle sensing, inhibited
by ventricle event)로 30회로 일시 심조율을 시행하였을
때 30회로 심조율이 되거나, 이탈 박동이 나오면서 증상이 발생한다면 심박동기 의존성이 있다고 진단할 수 있다(Figure 1).
완전방실차단에 의한 간헐적 심정지가 있거나 매우 심한 동기능부전이 있을 경우도 심박동기 의존성이 있다고 할 수 있다.
조율 역치(capture threshold)
국소 심근을 자극시키는 자극을 심근을 포착(capture)
하였다고 표현하며, 이런 반응을 유발하는 최소한의 자극을 포착 또는 조율 역치라고 한다.1
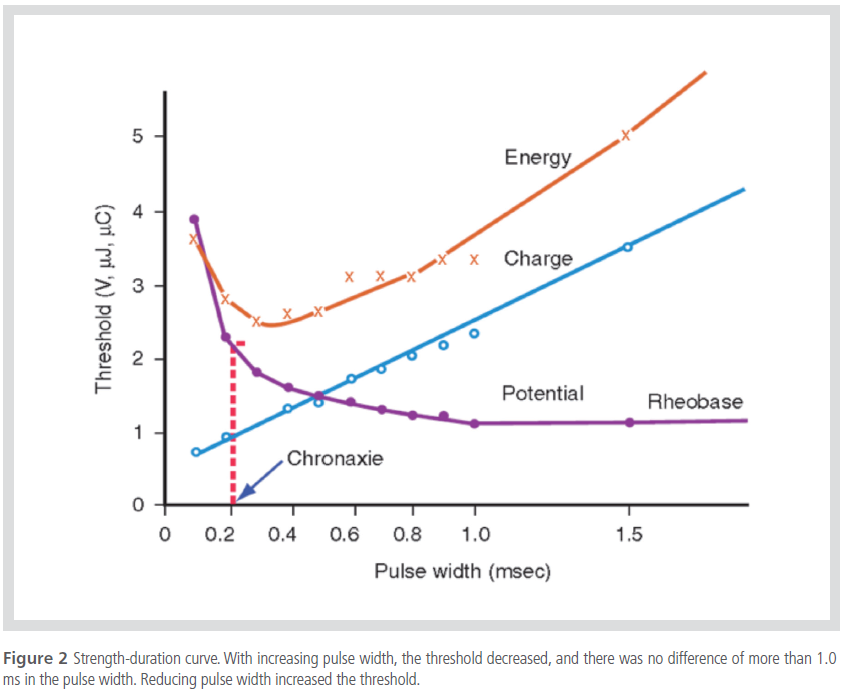
조율 역치는 자극의 맥폭(pulse duration)에 따라서 역비례하며 맥폭이 길수록 자극 역치는 감소한다. 맥폭이
무한대로 길어질 경우 조율 역치가 최소화되며 이를 기전류(rheobase, 基電流)라고 부르고 기전류 진폭의 두 배
가 되는 맥폭을 전기시치(電氣時直) 또는 시치(時直), 크로낙시(chronaixe)라고 부른다(Figure 2).
심박동기 시스템의 출력을 상승시키면 안전역은 충분해지나 심박동기 수명이 감소하는 단점이 있다. 안전역과 심박동기 수명을 최대화시키는 적절한
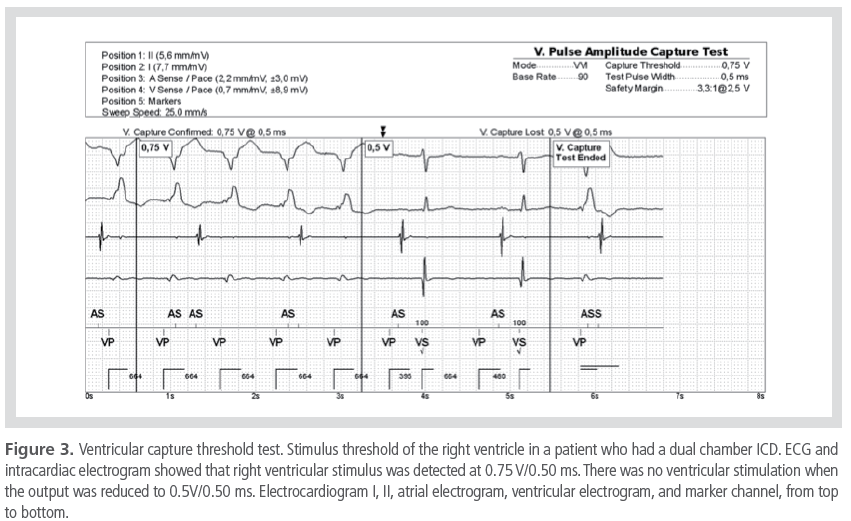
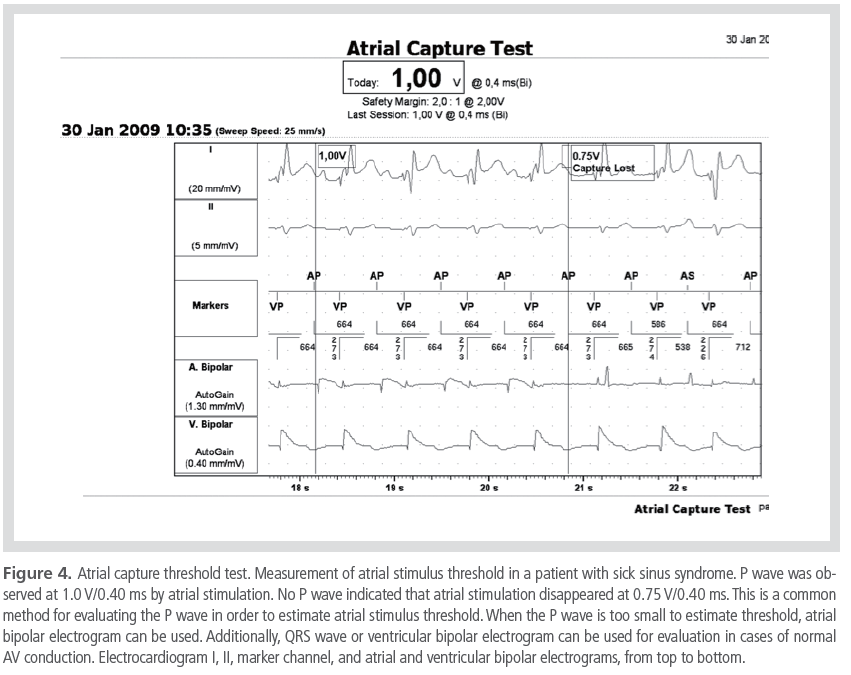
출력 프로그램은 안전역을 100-200%로 하는 것이다. 일반적으로는 전압 진폭으로 측정한 조율 역치의 두 배 또는 맥폭으로 측정한 조율 역치의 세 배로 프로그래밍(조율 역치가 1.0
V/0.40 ms인 경우, 2.0 V/0.40 ms, 3.0 V/0.03 ms인 경우, 3.0 V/0.09 ms)하는 것이 일반적이다(Figure 3, 4).
최근에는 자동화 포착(automated capture) 프로그램이 여러 회사의 심박동기 제품에 장착되어 있으며, 우심방, 우심실, 좌심실 조율에 사용할 수 있다. 포착 출력을
심박동기가 스스로 측정하고 출력을 최소화하여 결정하는 것이 심박동기 배터리 수명을 연장시키는 장점도 있으나, 이 프로그램에 대한 이해가 부족하거나 적절히
프로그램을 하지 않은 경우 오히려 환자에게 해를 미칠 수
있으므로 심박동기 제품별로 프로그램에 대한 자세한 이해가 선행되어야 한다.
감지
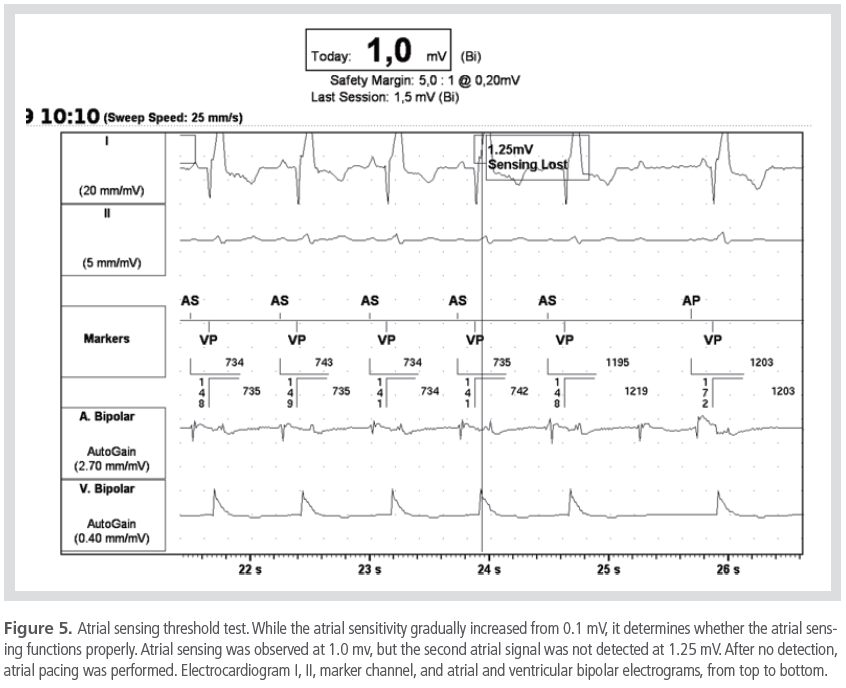
감지(sensing)는 심방 또는 심실의 탈분극을 감지하고
반응하는 능력을 말하며, 감지 역치는 심장내 전기도의 peak to peak amplitude를 측정하거나 감수성(sensitivity)
setting을 점차 감소하면서 심박동기의 반응을 관찰하며 측정할 수 있다(Figure 5).
조율 전극선 임피던스와 배터리
조율 전극선 임피던스를 측정하는 것이 반드시 필요하며 임피던스가 200 Ω 미만인 경우 절연 피폭손상(lead
insulation break), 2,000 Ω 이상인 경우 전극선 단락으로 진단할 수 있다. 심박동기 이식 수개월 내에 임피던스
수치가 변동이 심한 경우 loose setscrew로 진단할 수 있으며, 수술적 치료가 필요하다.
심박동기 배터리는 lithium-iodine을 사용하거나
lithium silver vanadium oxide with carbon monofluoride를
사용하여 제조되며, 배터리 전압뿐만 아니라 배터리 임피던스, remaining longevity에 대한 기록의 자세한 검토가 필요하다.
Pacemaker diagnositics2
심박동기 추적관찰 시 심박동기에 기록된 진단 정보에 대한 검토도 필요하다. 동율동 및 완전방실차단으로 영구형 심박동기를 이식한 환자에서 사건
히스토그램(event hisotogram)과 심박수 히스토그램(heart rate
histogram)을 검토하여 AsVp (atrial sensed ventricular
paced event)가 99% 이상이고 심박수 히스토그램이 정상적인 분포를 보인다면 동기능은 정상이라고 진단할 수
있다. 반면 ApVp가 99%이고 심박수가 프로그램된 최소 심박수로만 관찰된다면 동기능은 비정상이거나 환자가
거의 활동하지 않는 상태로 추정할 수 있다.
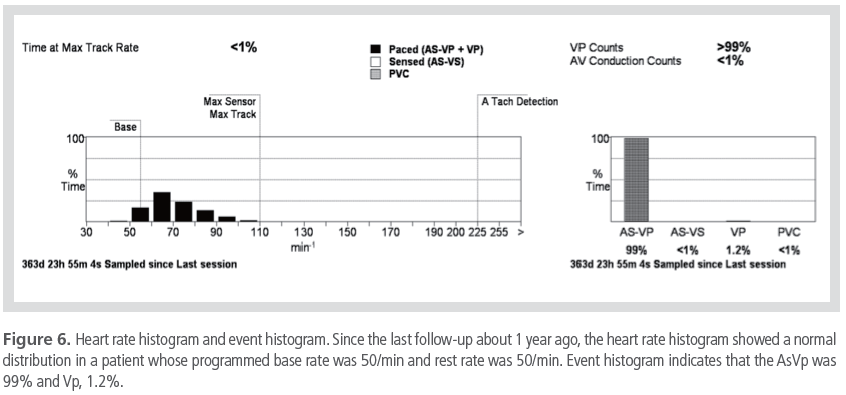
Figure 6은 VDD를 이식받은 환자에서 심박수 히스토그램과 사건 히스토그램이며, 심실 조율 사건이 1.2%임을 볼 수 있는데, 심박동기 클리닉에서 측정한 P wave가
1.0 mV이고 감수성은 0.4 mV이었으나, 일상 생활에서
는 P wave가 0.4 mV 이하인 경우가 발생하였거나 최소
심박수인 55회보다 동율동이 느려졌을 가능성이 1.2%임을 알 수 있으며, nonphysiologic Vp를 최소화하기 위해서는 심방 감수성을 최대화하거나 최소 심박수를 40회로
낮추는 것을 고려해볼 수 있다.
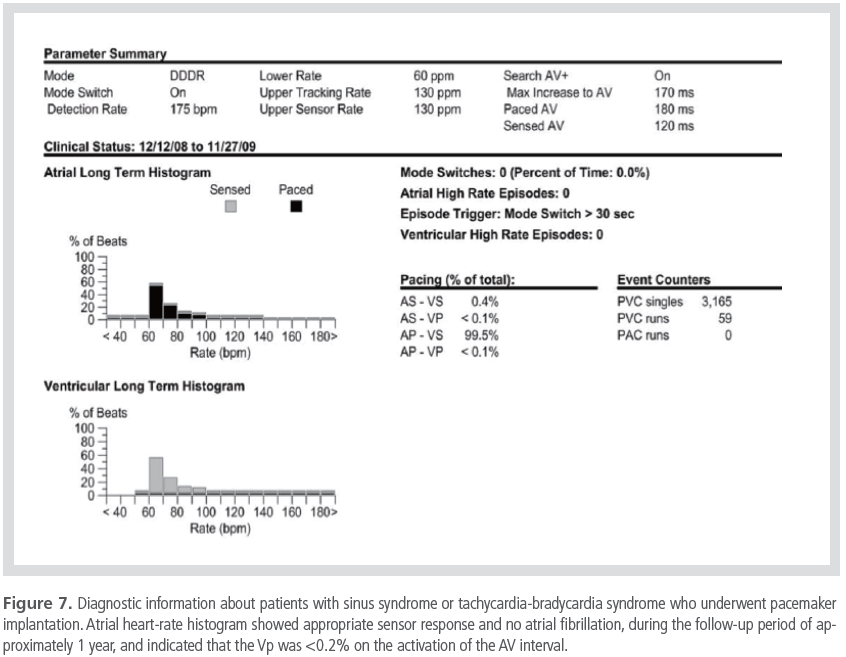
또한 심박수 히스토그램을 검토하여 센서 심박수가 적절한지도 평가할 수 있다(Figure 7). 심박수 변조(變調,
rate modulation) 기능을 활성화하였을 경우 센서 심박수가 정상적인 분포를 하는지에 대한 평가가 필요하며,
최소 심박수로만 조율이 된다면 센서 프로그램이 부적절하거나, 환자의 활동이 제한적인 경우일 수 있다. 환자가
운동을 하지 않는 비활동적인 경우에 센서 심박수가 낮은 것을 근거로 센서 프로그램을 좀 더 예민하게 변경한
경우 오히려 빈맥 발생에 따른 심계항진과 심부전 발생을 초래할 수 있다.
심박동기 환자의 진단 정보를 이용하여 심방세동을 정확하게 진단할 수 있다. 자동 모드 전환 에피소드(automatic
mode switch episode)가 반드시 심방세동, 심방빈맥은 아니므로 기록된 에피소드의 전기도를 직접 검토하는 것이 필요하다.
심박동기 이식 환자 중 심인성 급사의 고위험군인 경우라면 ventricular high rate episode를 설정하고 모니터하는 것이 심인성 급사의 위험인자인 비지속성 심실빈맥
또는 지속성 심실빈맥을 진단하는 데 도움이 될 수도 있다. 하지만 진단 기능을 활성화하면 심박동기 에너지 소모의 증가로 배터리 수명 감소를 초래할 수 있다.
심박동기 모드 선택
2013년 유럽심장학회의 진료지침에 따르면 지속적 동기능부전이 있는 경우 chronotropic incompetence가 있다면 DDDR+AVM (AV management), chronotropic
incomptence가 없다면 DDD+AVM이 추전되며, 간헐적 동기능부전이 있는 경우 DDDR+AVM이 추천된다.
지속적 방실차단인 경우 동기능부전이 있거나, 없는 경우, 심방세동에 존재에 따라서 각각 DDDR, DDD, VVIR이 추천되며, 간헐적 방실차단의 경우 DDD+AVM이 추천된다.3
시술 전 평가에서 동기능이 정상이더라도 시술 이후 약물 또는 노화로 인해 동기능부전이 발생하는 경우가 있으므로 시술 시에는 영구형 심방세동이 없다면 심박수
변조기능이 있는 심박동기를 이식하고, DDD로 프로그램한 이후 경과 관찰 중 동기능부전이 발생하면 센서 기능을 활성화하는 것이 필요하다.
심박동기 프로그래밍
심박출량이 최대화되는 심박수는 66-70회/분으로 알려져 있고 70회/분 이상으로 증가함에 따라서 심박출량이 감소하는 것으로 알려져 있다. 또한 심박수가 60회/분
이상으로 증가함에 따라 심방의 기계적 효율성(left ventricular
work/myocardial oxygen demand)이 감소하는
것으로 알려져 있다. 따라서 심박출량을 최대화시키며
기계적 효율성을 유지하는 최적의 심박수는 65-70회/분으로 볼 수 있다.
운동 시 심박출량 증가는 심박수 증가가 가장 크게 기여하는 것으로 알려져 있다. 따라서 운동 시 심박수가 증가하지 않는 심박동기를 이식한 경우에 운동 능력 저하가 발생할 수 있다.
동기능부전이 있다면 심박수 변조 기능이 있는 심박동기 이식이 필수적이다. 심박수 변조를
위한 센서가 개발되어 있지만 동기능 자체가 정상인 경우에는 심방 신호를 감지하는 심박동기가 생리적 심조율이라고 할 수 있다(즉, 완전방실차단 환자에서 VVIR보다
DDD가 좀 더 정상 생리 반응에 가깝다).
심박수 변조가 필요한 경우 적절한 센서에 대한 프로그램이 필요하며 적절한 최고 센서 심박수는 좌심실 기능이 정상이고, 허혈성 심질환이 없다면 86% × (220-나이),
좌심실 기능이 저하되어 있거나 허혈성 심질환이 있다면 최대 예측 심박수의 75% 이하로 설정하는 것이 안전하다. 비교적 젊은 연령에서 방실차단이 발생한 경우에도 maximal tracking rate를 최대 심박수의 80-90%로 설정하는 것이 운동 능력 유지에 도움이 될 수 있다.
적절한 AV timing을 설정하는 것이 심방 압력을 최소화하고, 심방의 보조 펌프 기능을 최대화하며, 이완기 충만 기간을 최적화하는 것으로 알려져 있다. 최적의 AV
timing이 심실 이완기말 압력을 최소화, 신경호르몬 활성의 최소화, 심실 전부하의 최소화, 보상상 재구도의 최소화, 뇌졸중 위험도를 감소시킬 수 있는 것으로 알려져
있다. 최적의 AV timing을 결정하는 방법은 정립되어 있지 않으며, ritter method, LVOT VTI (속력-시간 적분,
velocity-time integral)가 최대화이거나, mitral inflow
VTI가 최대화이거나, stroke work가 최대화이거나, LV
dP/dt가 최대화인 AV interval로 정의할 수 있다. 모든
환자에서 최적의 AV interval을 측정하는 것이 번거로울
수 있으며, 심박동기 이식 후 심부전이 발생한 경우에 선택적으로 AV interval을 최적화하거나, 심부전 발생의
위험이 높은 경우(좌심실 비후, 좌심실 기능의 경도 저하,
심방 확장, 이완기 기능 부전이 있는 경우)에 국한하여 선별적으로 시행하는 것도 방법이다.
결론
심박동기 환자의 추적관찰은 심박동기의 배터리, 전극선의 임피던스, 조율 및 감지 역치를 측정하는 것만으로
끝나는 것이 절대 아니며, 환자에 대한 종합적인 평가,
기저 서맥 질환의 평가, 새로운 서맥 질환의 발생 여부,
새로운 빈맥성 질환의 발생에 대한 체계적인 평가가 필요하며, 환자의 기저 심장 질환, 서맥의 종류, 미주신경성 실신의 유무, 동반된 내과적 질환을 종합적으로 평가하여 적절한 프로그래밍을 하는 것이 반드시 필요하다.
References
- Kay GN, Shepard RB. Cardiac electrical stimulation. In: Ellenbogen KA, Kay GN, Lau CP and Wilkoff BL, editors. Clinical cardiac pacing, defibrillation and resynchronization therapy. 3rd ed. Saunders Company 2007, p.3-58.
- Love CJ. Pacemaker troubleshooting and follow-up. In: Ellenbogen KA, Kay GN, Lau CP and Wilkoff BL, editors. Clinical cardiac pacing, defibrillation and resynchronization therapy. 3rd ed. Saunders Company 2007, p.1005-1062.
- Brignole M, Auricchio A, Baron-Esquivias G, Bordachar P, Boriani G, Breithardt OA, Cleland J, Deharo JC, Delgado V, Elliott PM, Gorenek B, Israel CW, Leclercq C, Linde C, Mont L, Padeletti L, Sutton R, Vardas PE;
ESC Committee for Practice Guidelines (CPG), Zamorano JL, Achenbach S, Baumgartner H, Bax JJ, Bueno H, Dean V, Deaton C, Erol C, Fagard R, Ferrari R,
Hasdai D, Hoes AW, Kirchhof P, Knuuti J, Kolh P, Lancellotti P, Linhart A, Nihoyannopoulos P, Piepoli MF, Ponikowski P, Sirnes PA, Tamargo JL, Tendera M,
Torbicki A, Wijns W, Windecker S; Document Reviewers, Kirchhof P, Blomstrom-Lundqvist C, Badano LP, Aliyev F, Bansch D, Baumgartner H, Bsata W, Buser P,
Charron P, Daubert JC, Dobreanu D, Faerestrand S, Hasdai D, Hoes AW, Le Heuzey JY, Mavrakis H, McDonagh T,
Merino JL, Nawar MM, Nielsen JC, Pieske B, Poposka L, Ruschitzka F, Tendera M, Van Gelder IC, WilsonCM. 2013 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy: the Task Force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA).
Eur Heart J. 2013;34:2281-2329.
|
|
|