2018년 대한부정맥학회 실신 평가 및 치료 지침 – 각론
Abstract
The general concept and initial approach to syncope patients has been mentioned in the general sections. This special sections have been described the characteristics, diagnosis, and treatment with patient education for the each syncope. It has been described in order of reflex syncope, orthostatic hypotension, postural orthostatic tachycardia syndrome (POTS), cardiac syncope, and unexplained syncope. Several clinical issues will have been dealt with in special issues. Neurological assessment is added when the patients were diagnosed with psychogenic pseudosyncope (PPS). Although many childhood syncope caused by reflex syncope, they are also presented as syncope caused by arrhythmic events in patients with congenital heart disease. In the elderly patients, syncope is because of not only a single cause of syncope but a combination of various conditions. In case of a syncope patient visiting the emergency department, a standardized systematic approach will be required to determine whether hospitalize the patient according to the risk of recurrence and the needs for the syncope management unit. We also mention recommendations on the limits of driving, exercising and social life style that are relevant to syncope in all patients. In this guideline, we reviewed the Korean published literatures and European/American guidelines on syncope.
|
미국심장학회 |
American College of Cardiology |
ACC |
|
미국심장협회 |
American Heart Association |
AHA |
|
부정맥 유발성 우심실 심근병증 |
Arrhythmogenic right ventricular cardiomyopathy/dysplasia |
ARVC/D |
|
방실차단 |
Atrioventicular block |
|
|
|
Atrioventricular nodal disease |
|
|
자율신경계 |
Autonomic nervous system |
|
|
이섬유속 차단 |
Bifascicular block |
|
|
위험/편익비 |
Benefit/risk ratio |
|
|
Brugada 증후군 |
Brugada syndrome |
|
|
각차단 |
Bundle branch block |
|
|
심장 기인성 실신 |
Cardiac syncope |
|
|
심장박출랑 |
Cardiac output |
|
|
심박수억제형 |
Cardioinhibitory |
|
|
뇌혈류부전 |
Cerebral hypoperfusion |
|
|
연쇄반응 |
Cascade |
|
|
권고 등급 |
Class of recommendation |
COR |
|
인지행동치료 |
Cognitive behavioral therapy |
|
|
압박옷 |
Compression garments |
|
|
전도계 지연 |
Conduction system delay |
|
|
전환장애 |
Conversion disorder |
|
|
경련성 실신 |
Convulsive syncope |
|
|
맞압력 조작 |
Counter-pressure maneuver |
|
|
청색형 호흡정지 발작 |
Cyanotic breath holding spell |
|
|
조기 재분극 |
Early repolarization |
|
|
구혈률 |
Ejection fraction |
|
|
전기생리학 검사 |
Electrophysiological study |
EPS |
|
응급실 내 실신 관찰 구역 |
Emergency department observation units |
EDOU |
|
뇌전증 |
Epilepsy |
|
|
유럽부정맥학회 |
European Heart Rhythm Association |
EHRA |
|
유럽심장학회 |
European Society of Cardiology |
ESC |
|
플루ᄃ로코티손 |
Fludrocortisone |
|
|
위험비 |
Hazard ratio |
|
|
기립경사테이블 검사 |
Head-up tilt test |
HUT |
|
부정맥학회 |
Heart Rhythm Society |
HRS |
|
비후성 심근병증 |
Hypertrophic cardiomyopathy |
|
|
삽입형 제세동기 |
Implantable cardioverter defibrillator |
ICD |
|
이식형 사건기록기 |
Implantable loop recorder |
ILR |
|
허혈성 심근증 |
Ischemic cardiomyopathy |
|
|
등척성수축 |
Isometric contraction |
|
|
대한부정맥학회 |
Korean Heart Rhythm Society |
KHRS |
|
대한심전도신호연구회 |
Korean Society for Holter and Noninvasive Electrocardiology |
KSHNE |
|
좌측경추교감신경 절 절제술 |
Left cardiac sympathetic denervation |
|
|
다리 교차 |
Leg crossing |
|
|
증거 수준 |
Level of evidence |
LOE |
|
긴 QT 증후군 |
Long QT syndrome |
|
|
의식 소실 |
Loss of consciousness |
LOC |
|
광물부신겉질호르몬 |
Mineralocorticoid |
|
|
다발전신위축 |
Multiple systemic atrophy |
|
|
신경 매개성 실신 |
Neurally mediated syncope |
NMS |
|
신경변성장애 |
Neurodegenerative disorder |
|
|
신경 기인성 기립성 저혈압 |
Neurogenic orthostatic hypotension |
|
|
기립성 저혈압 |
Orthostatic hypotension |
OH |
|
체위 기립성 빈맥 증후군 |
Postural orthostatic tachycardia syndrome |
POTS |
|
조기흥분 QRS 파형 |
Pre-excited QRS complexes |
|
|
심장 이온 채널 질환 |
Primary electrical disease |
|
|
심인성 가성발작, |
Psychogenic pseudoseizure |
|
|
심인성 가성실신 |
Psychogenic pseudosyncope |
PPS |
|
심인성 일시적 의식소실 |
Psychogenic transient loss of consciousness |
|
|
심인성 비뇌전성 발작 |
Psychogenic non-epileptic seizure |
PNES |
|
반사성 실신 |
Reflex syncope |
RS |
|
동방 결절 질환 |
Sinus node disease |
|
|
동결절 회복 시간 |
Sinus node recovery time |
SNRT |
|
상황 실신 |
Situational syncope |
|
|
웅크림 |
Squatting |
|
|
지주막하 출혈 |
Subarachnoid hemorrhage |
|
|
돌연 심장사 |
Sudden cardiac death |
|
|
실신 |
Syncope |
|
|
실신 관리부서 |
Syncope management unit |
|
|
실신구역 |
Syncope unit |
|
|
강직 간대 발작 |
Tonic clonic seizure |
|
|
일과성 허혈 발작 |
Transient ischemic attack |
TIA |
|
일시적 의식소실 |
Transient loss of consciousness |
TLOC |
|
터널 시야 |
Tunnel vision |
|
|
원인불명의 실신 |
Unexplained syncope |
|
|
혈압저하형 |
Vasodepressor |
|
|
혈관미주신경성 실신 |
Vasovagal syncope |
VVS |
|
복구정1적혈 |
Venous return |
|
|
척수 뇌기저 혈류부전 |
Vertebrobasilar insufficiency |
|
|
비디오-뇌파 추적감시 |
Video-EEG monitoring |
|
표 1.
Class of Recommendation (COR) (권고 등급)
|
Class of recommendation |
Definition |
|
ClassI |
Evidence and/or general agreement that a given treatment or procedure is beneficial, useful, effective. |
|
Class II |
Conflicting evidence and/or divergence of opinion about usefulness/efficacy of the given treatment or procedure. |
|
Class IIa |
Weight of evidence/opinion is in favor of usefulness/efficacy. |
|
Class IIb |
Usefulness/efficacy is less well established by evidence/opinion. |
|
Class III |
Evidence or general agreement that the given treatment or procedure is not useful/effective, and in some cases may be harmful. |
표 2.
Level of Evidence (LOE) (증거 수준)
|
Class of recommendation |
Definition |
|
Level of Evidence A |
Data derived from multiple randomized clinical trials or meta-analyses. |
|
Level of Evidence B |
Data derived from a single randomized clinical trial or large nonrandomized studies. |
|
Level of Evidence C |
Consensus of opinion of the experts and/or small studies, retrospective studies, registries. |
1. 서론 (Introduction)
‘2018 대한 부정맥학회 실신 환자 평가 및 관리 지침서’ 실신 관련 국내외 발표 문헌, 2017년 미국심장학회/미국심장협회/부정맥학회의 실신 환자 평가 및 관리 지침서 1, 2018년 유럽심장학회 실신 진단 및 관리 지침서 2를 참조하여 작성되었다.각론에 앞서 먼저 발표된 2018 대한부정맥학회 실신 지침서 총론에서는 일반적인 실신의 정의, 실신과 혼동되는 유사한 증상, 실신 환자의 초기 평가와 표준화된 진단적 검사 및 알고리즘을 먼저 제시하였다.이번 각론에서는 개별 실신 원인에 대한 기전, 진단 및 치료에 대해 기술하였다.실신의 원인 중 가장 흔한 반사성 실신, 특히 혈관미주신경성 실신의 경우에는 실신 재발 방지와 치료 방법의 최근 개정된 내용들을 추가하였고,기립성 저혈압에 의한 실신,심장질환에 의한 실신,원인불명의 실신 순으로 기술하였다.특별 이슈에서는 몇가지 임상적 이슈들이 기술되었다.혈관미주신경성 실신 시 사지 경련 소견을 보여 뇌전증으로 잘못 진단되는 경우와 정신과적인 문제로 발생하는 심인성 가성실신 (psychogenic pseudosyncope: PPS), 그리고 신경과적 평가에 대한 기술을 추가하였다.소아청소년에서 발생하는 실신의 경우에는 혈관미주신경성 실신이 많지만, 선천성 심장질환 환자에서 발생하는 부정맥에 의한 실신에 대해서도 기술하였다.노인의 경우 실신이 한가지가 아닌 복합적인 경우가 많기 때문에 이에 대해서도 추가 기술하였다.그리고 모든 실신 환자에서 관련되며 사회 생활에서 문제가 될 수 있는 운전,운동의 제한에 대한 권고 사항도 언급하였다.응급실에 실신 환자가 내원하는 경우, 그 위험도에 따라 입원 여부를 결정하는 표준화된 체계적인 접근이 필요하며, 실신관리부서 (syncope management unit)의 필요성에 대해서도 기술하였다. 저자 및 출판위원회는 대한 부정맥 학회(KHRS) 산하 KSHNE (Korean Society for Holter and Noninvasive Electrocardiography) 소속으로 본 관리 지침서 초판의 출판을 매우 기쁘게 생각한다. 본 관리 지침서가 실신환자들의 진단 및 치료에 작은 보탬이 될 수 있었으면 하고 또한 우리나라 실신환자들을 위한 추가적 연구에 유용한 계기가 되기를 바란다.
본론 (Body)
1. 반사(반응성) 실신(reflex syncope)
1.1 정의
실신은 특징적으로 전반적인 뇌 혈류의 감소와 동반된 전신 혈압의 저하로 정의한다. 실신의 병태 생리적 분류의 공통 경로는 저혈압과 전반적 뇌 관류저하(뇌 혈류 감소)이다. 뇌 혈류가 6-8초의 짧은 시간 동안 갑자기 멈추면 완전한 의식소실(LOC)을 일으킬 수 있다. 심장측면에서 수축기 혈압 50-60mmHg, (즉, 똑바로 선 자세에서 뇌 측면에서는 30-45mmHg)의 저혈압이 의식소실(LOC)을 일으킨다. 3,4 전신 혈압은 전신말초혈관저항과 심박출량의 산물이다. 어느 쪽이 저하되던지 간에 실신이 일어날수 있다. 그러나 동시에 두 기전에 서로 다양한 정도로 함께 작용하는 경우가 많다. 반사 실신은 (부적절한 반사로 인한 실신)으로 크게 혈압저하형 (vasodepressor), 심박수억제형(cardio-inhibitory), 혈압저하와 심박수억제가 같이 나타나는 혼합형(mixed)으로 나뉜다. 전신말초혈관 저항이 낮아지는 원인으로는 정상적인 신경 반사활동의 감소로 인해 교감신경성 혈관 수축이 철회(withdrawal)되면서 일어나는 혈관확장으로 전신말초혈관 저항이 낮아져서 실신하는 경우가 혈압저하형이고, 부교감신경이 항진되는 반사 서맥(reflex bradycardia)로 심박출량이 낮아져서 발생하는 실신형태가 심박수억제형이다. 혼합형은 이 두 가지가 함께 나타나는 경우이다.
표 1.
반사 (신경매개성 neurally mediated) 실신
혈관미주신경성 (vasovagal)
- 기립성 혈관미주신경성실신: 직립자세, 드물게 앉은 자세
- 감정: 공포, 통증 (육체적, 내장(장기)통증), 공연 매개성, 혈액공포증 |
상황 성(situational)
- 배뇨
- 위장관 자극(삼킴, 배변)
- 기침, 재채기
- 운동 후
-기타(예, 웃기, 금관악기연주) |
경동맥동 팽대 증후군 (carotid sinus syndrome)
분류가 어려운 비전형적 반사 실신 (전구증상이 없거나, 명확한 자극인자가 없거나, 비전형적 발현양상) |
모든 형태의 실신, 그러나 특히 반사 실신이나 기립성 저혈압의 경우, 혈관확장이나 이뇨로 저혈압을 유발할 수 있는 약물, 음주, 저혈량증 (출혈, 수분섭취 저하, 설사, 구토), 뇌의 저산소증을 일으킬 수 있는 폐질환, 환경요인 (열사병) 등 여러 가지 요인이 겹쳤을 때 더 잘 발생하거나 증상이 더 심하다.
반사실신에는 두 가지 주된 병태생리학적 기전이 있다. 혈압저하형은 불충분한 교감신경적 혈관수축이 불충분하여 저혈압이 발생하는 상황이고, 심박수억제형은 부교감 신경 쪽으로 두드러지게 치우쳐서 서맥이나 무수축으로 나타나는 경우이다. 이러한 혈 역학적 패턴은 반사실신을 일으키는 유발요인과는 무관하다. 예를 들면 배뇨성 실신이나 기립성 혈관미주신경성 실신은 똑같이 혈압저하형이나 심박수억제형 중 어떤 형태로든 나타날 수 있다.
분류가 어려운 형태의 비전형적 반사 실신은 이질적인 환자 군을 포함한다. 이 형태의 반사 실신의 진단은 실신의 다른 원인이 모두 배제되고 증상과 실신이 기립경 검사에서 재현되는 경우이다. 또한 현재 이 환자 군은 낮은 아데노신 혈장 농도와 연관된 실신환자들을 포함한다.
1.2. 진단적 평가 및 위험도 계층화에 따른 관리
초기 평가
표 1.
|
권고 사항 |
권고등급 |
증거수준 |
|
미주신경성 실신은 만약 실신이 통증, 공포, 기립 상태 그리고 전형적인 점진적인 전구증 상 (창백함, 땀 및/또는 메스꺼움)과 동반될 경우 매우 가능성이 높다 |
I |
C |
|
상황 반사 실신은 표3에 나열된 특정 인자에 노출되는 도중 또는 직후에 발생하는 경우 매우 가능성이 높다 |
I |
C |
|
위의 기준을 충족하지 않는 때도 심장에서 비롯된 실신이 아니고 반사 실신이나 기립성 저혈압을 시사하는 임상적 특징(표2) 들이 있 으면 진단을 고려할 수 있다. |
IIa |
C |
초기 증상에 대한 자세한 평가 5–10는 대부분의 실신 환자들의 원인을 파악하는데 도움이 된다. 표2에서 정의된 미주신경성 실신, 상황 반사 실신, 기립성 저혈압에 의한 실신의 증상과 엄격하게 일치하는 증상이 있는 경우 그 어떤 다른 비정상적 검사 결과와 관계없이 진단을 확진 하거나 매우 가능성이 있는 것으로 간주한다. 기저 심장 질환이 없고 심장 급사의 가족력이 없는 젊은 사람에게 실신이 누운 자세나 수면 시 발생한 적이 없고 유발인자가 일반적인 경우, 그리고 심전도가 정상인 경우 심장연관 실신일 가능성은 매우 낮다. 35세 미만에서 심장급사가 일어날 확률은 10만명당 1-3명이다.
표 2.
초기 평가 때 진단을 확진 할 수 있는 임상 양상
반사 실신
-재발하는 실신이 오랜 시간 지속된 병력이 있고 특히 40대 전에 발생한다.
-반사 실신의 전형적인 전구증상 (어지러움, 후끈거림, 식은땀, 메스꺼움, 구토)
-불쾌한 장면, 소리, 냄새 그리고 통증 후에 발생한다.
-오랜 기립상태와 동반되어 발생한다.
-식사 중, 또는 식사 직후 발생한다.
-사람들로 붐비는 장소 및/또는 더운 곳에서 발생한다.
-실신 전 자율신경계 항진증상이 있다 (창백, 식은 땀, 메스꺼움, 구토)
-고개를 돌릴 때나 목동맥굴(carotid sinus)에 압박이 가해질 때 (종양, 면도, 목이 꽉 조이는 옷깃(tight collars)등에서 발생한다.
-기저 심장 질환이 없는 경우가 대부분이다. |
응급실에서 반사 실신에 대한 대처
표 2.
|
권고 사항 |
권고등급 |
증거수준 |
|
반사실신, 상황 실신, 또는 기립성 저혈압으 로 인한 실신과 같이 위험도가 낮은 환자들 은 응급실에서 퇴원이 권장된다. |
I |
B |
응급실에서 실신의 위험도 결정시 평가 항목
응급실에서 아래와 같은 저 위험도를 보이는 실신(반사 실신, 상황 실신, 기립성 저혈압으로 인한 실신) 환자는 더 이상의 추가 진단 테스트 및 입원이 필요하지 않다. 안심시키기(reassurance)나 상담(counseling)으로 충분하다 11–18
표 3.
|
저 위험도 |
|
임상양상 |
- 전형적인 전구증상 (어지러움, 후끈거림, 식은땀, 메스꺼 움, 구토)있는 반사 실신
- 갑작스러운 불쾌한 장면, 소리, 냄새 또는 통증 후 실신
- 오래 서있거나 사람이 붐비는 복잡한 장소, 더운 장소 에서 실신
- 식사 중 또는 식후 실신
- 기침, 배변, 소변 등으로 유발되는 실신
- 고개를 돌리거나 목동맥굴에 압력이 가해지는 상황(종양, 면도, 꽉 조이는 옷깃tight collars등)에서 발생하는 실신
- 누워있다가 일어서거나 앉는 자세변화에 따른 실신 |
|
검사 |
정상 심전도 |
|
과거력 |
저 위험도 실신에서 보이는 임상양상으로 재발하는 실신이 오랜 기간 (몇 년) 지속된다.
기저 심장 질환이 없다. |
1.3. 진단 검사 (Diagnostic test)
기립경 검사 (tilt testing)
1986년에 개발된 기립경 검사는 초기 안정화 단계 (supine position), 지속기간, 경사면의 기울기, 부하 약물 종류에 따라 다양한 프로토콜이 있다. 가장 흔히 사용하는 프로토콜은 20분간 어떠한 약물도 없이 초기 안정화 단계를 거쳐서 (1) 혀 밑에 니트로글리세린 nitroglycerin (NTG) 300-400mg를 투여하는 NTG검사와, (2) 이소프로테레놀(isoproterenol)을 정맥 주사하는 검사 두 가지이다. 이소프로테레놀 주사 시 평균 심박수를 기준선보다 20-25% 증가시키기 위해 용량을 점점 증가시킨다 (주로 ≤3mg/분). 최근 보고된 체계적인 논문 분석에 따르면 실신 환자에게 NTG 프로토콜을 사용한 경우 종합적인 양성율이 66%였으며, 이소프로테레놀 프로토콜을 사용한 경우에는 61%였다. 실신 환자가 아닌 경우 (대조군) 개별적인 양성율은 11~14%였다. 기립경 검사는 교차비(odd ratio) 12로 대조군과 실신을 감별할 수 있었다. 또한 기립경 검사를 녹화한 비디오를 첨부하면 혈압과 심박수등의 객관적이고 반복적인 임상적 징후를 검토할 수 있으며 이를 통해 서맥과 저혈압이 환자의 실신에 끼치는 상대적 기여도를 평가할 수 있고 반사 실신과 심인성 가성실신을 구별할 수 있었다.
기립경 검사로 유발된 반사 실신에 상응하는 임상적 상황은 장기간 서 있을 때 나타나는 것과 같다. 이 검사는 다음 상황에서 필요하다.
기립경 검사는 치료 효능을 평가하는 데에는 유용하지 않다. 하지만 기립경 검사가 주로 실신에 반응하는 환자의 감수성, 특히 저혈압 (혈압저하형) 감수성을 설명하는 유용한 도구로 알려져 있기 때문에 치료 (예, 맞압력 조작 운동법 physical maneuvers)를 시작할 수 있다.
기립경 검사 결과 해석
정상의 기립경 검사 결과
기립경 검사 시 혈압이 변화가 없거나 기저 치보다 <10%미만으로 약간 상승한다. 심박수는 약간 증가 (<10%)하지만 경사를 풀고 눕히면 정상으로 돌아온다.
반사 실신의 기립경 검사 결과
반사 실신 환자에서는 기립 후 다양한 시간에 혈압이 천천히 그리고 조금씩 떨어지기 시작한다. 그러다가 갑자기 혈압 저하율이 증가해서 아래로 볼록한 커브(convex)를 그리게 된다. 이것이 (1) 혈압저하형 (vasodepressive)반응이다. 이때 심박수는 거의 떨어지지 않거나 아주 약간 감소할 수 있다. 기립 후 심박수는 혈압과는 반대로 보통 천천히 조금씩 증가하는데, 이러다가 실신이 일어나기 전 심박수가 급격히 저하되는 경우를 (2) 심박수억제형 (cardioinhibitory)이라고 한다. 이러한 심 박수의 급격한 감소는 보통 혈압이 떨어진 직후 일어난다. 심박수 저하율도 혈압저하율과 비슷한 양상으로 아래로 볼록한 커브가 된다. 경사 검사가 끝나고 다시 눕히면 (tilting-back) 혈압과 심박수는 재빠르게 정상화 된다.
반사 실신의 기립경 검사를 기립성 저혈압과 감별하는 핵심적인 특징은 기립경 검사 시 기립 후 급격한 혈압저하나 심박수 저하가 일어나기 전 대기시간 (latency)이 있다는 것이다. 따라서 볼록한 (convex) 커브가 특징적이다.
그림 1.
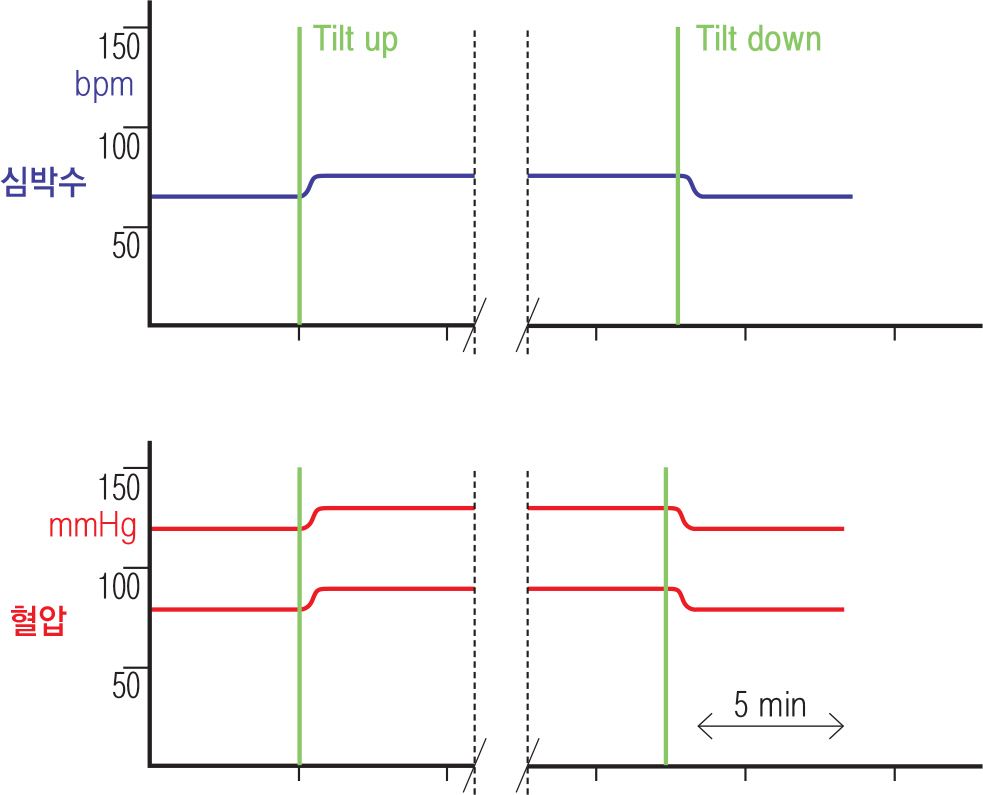
그림 2.
반사 실신환자의 기립경사(tilt testing test) 검사 결과 해석
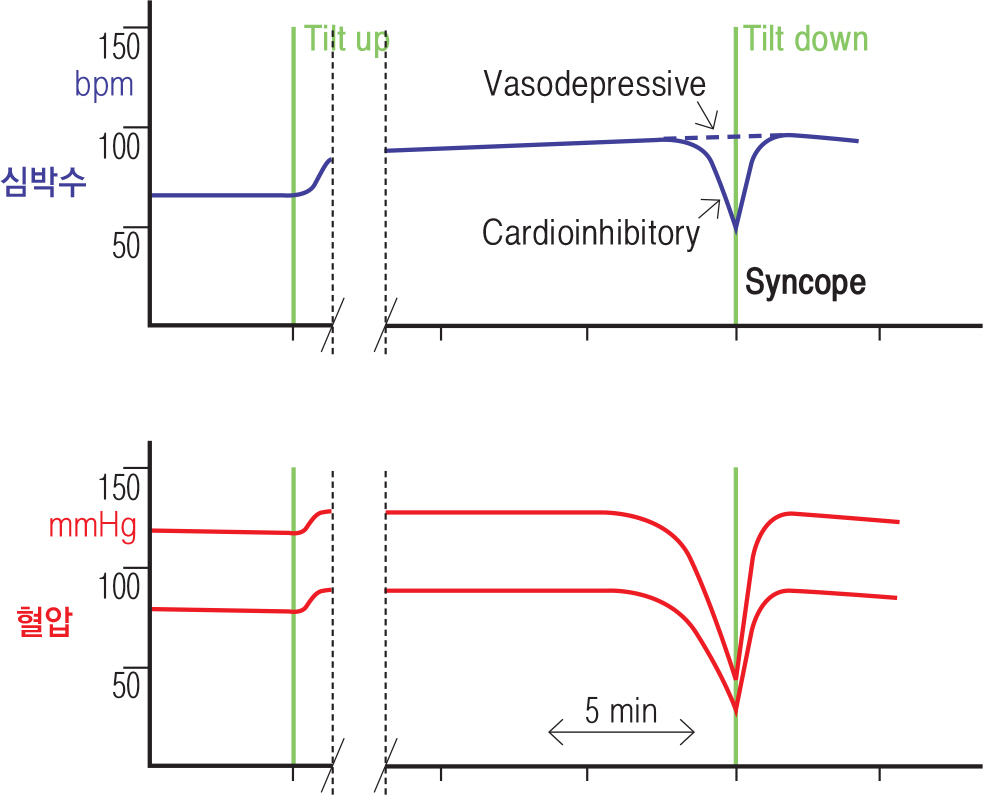
몇몇 연구 19,20에서는 자발성 실신 환자에게 기립경사 검사를 실시한 반응을 이식형사건기록기(ILR)로 기록하여 비교하였다. 심박수억제형(cardioinhibitory) 반응으로 양성이 나올 경우 높은 확률로 환자의 자발성 실신이 있는 동안 무수축성(asystole) 실신이 있을 수 있다는 것을 의미하지만, 반면에 혈압저하형이나 혼합형, 또는 기립경 검사 시 음성으로 나온 경우는 실신하는 동안 무 수축이 없다고 (배제한다고) 단정지을 수는 없다. 미주신경성 실신환자와 실신의 병력이 없는 대조 군을 감별하는 수단으로서 보면 기립경 검사는 그런대로 괜찮은 (acceptable) 민감도 21와 특이도 22,23를 보인다. 그러나 원인을 알 수 없는 실신환자의 확진(음성인 경우 완전히 배제하는 것)을 위해서 기립경 검사를 적용할 수는 없다. 실제로 반사 기전일 것 같지만 비전형적인 임상학적 특징을 갖는 환자 8,21,24–26의 51~56%가 기립경 검사에서 양성이었으며, 전면적인 조사에도 원인을 알 수 없는 실신 환자 21,27에서도 30~36%의 양성률을 보였다. 진성 심장성 부정맥으로 인한 실신 환자 21,26에서도 45~47%가 양성이었다. 즉, 다시 말해 실제로 기립경 검사는 가장 감별이 필요한 환자들에게는 진단적 가치가 적다. 이러한 환자들에게 보이는 기립경 검사 양성 반응은 기립성 스트레스에 대한 민감성(감수성)을 의미한다고 말할 수 있다. 28
이러한 저혈압에 대한 민감성이 환자의 실제 병적 실신의 원인이나 기전과 상관없는 실신을 일으키기도 한다. 예를 들어, 발작성 심방빈맥환자에서 실신이 발생하는 경우 부정맥 자체의 발병과 저혈압에 대한 민감성이 동시에 작동하여 실신을 유발할 수 있다. 이런 경우 기립경 검사는 양성으로 나온다 29–30. 여러 다른 심장성 실신 (대동맥 협착 29, 비후성 심근병증 30, 동기능부전증후군등 31,32환자도 실신의 원인을 분석해보면 다양한 기전이 있을 가능성이 높다. 동일한 중증도와 부정맥이 있는 심장 환자들에게 어떤 환자는 실신을 하고 어떤 환자는 하지 않는 지를 저혈압에 대한 민감성 유무로 설명할 수 있다. 즉 이제는 기립경 검사를 단순히 미주신경성 실신을 진단하는 검사로 사용하기보다는 저혈압에 대한 민감성을 확인하는 수단으로 생각해야 한다. 이 개념은 실신의 치료에 실질적인 영향을 주었다.
표 4.
|
권고 사항 |
권고등급 |
증거수준 |
|
반사 실신, 기립성 저혈압, 체위성 기립 빈맥 증후군, 신경증적 가성실신이 의심되는 환 자에게 기립경사 검사를 시행하는 것이 적 절하다. |
IIa |
B |
|
기립경사 검사는 특징적인 혈역학적 패턴과 함께 전형적 증상이 나타나는 경우 반사실 신, 기립저혈압, 체위성 기립 빈맥증후군을 진단하는데 유용할 수 있다. |
IIa |
B |
|
기립경사 검사는 반사 실신환자에게 증상을 인지하고 신체적인 맞압력 조작법(physical counter-pressure maneuver)을 교육할 때 고려할 수 있다. |
IIb |
B |
1.4. 반사 실신의 치료 (Treatment of reflex syncope)
양호한 예후에도 불구하고 반복적이며 예측 불가능한 반사 실신은 장애를 초래할 수 있다. 반사 실신 치료의 기본은 비약물치료이며, 증상에 대한 교육, 유발인자를 회피하도록 생활 방식의 변화유도 및 실신의 양호한 예후적 특징에 관해 안심시켜주는 것도 치료의 일부분이다.
그러나 심각한 유형의 환자에게는 추가적인 치료가 필요하다. 심각한 유형의 환자에는
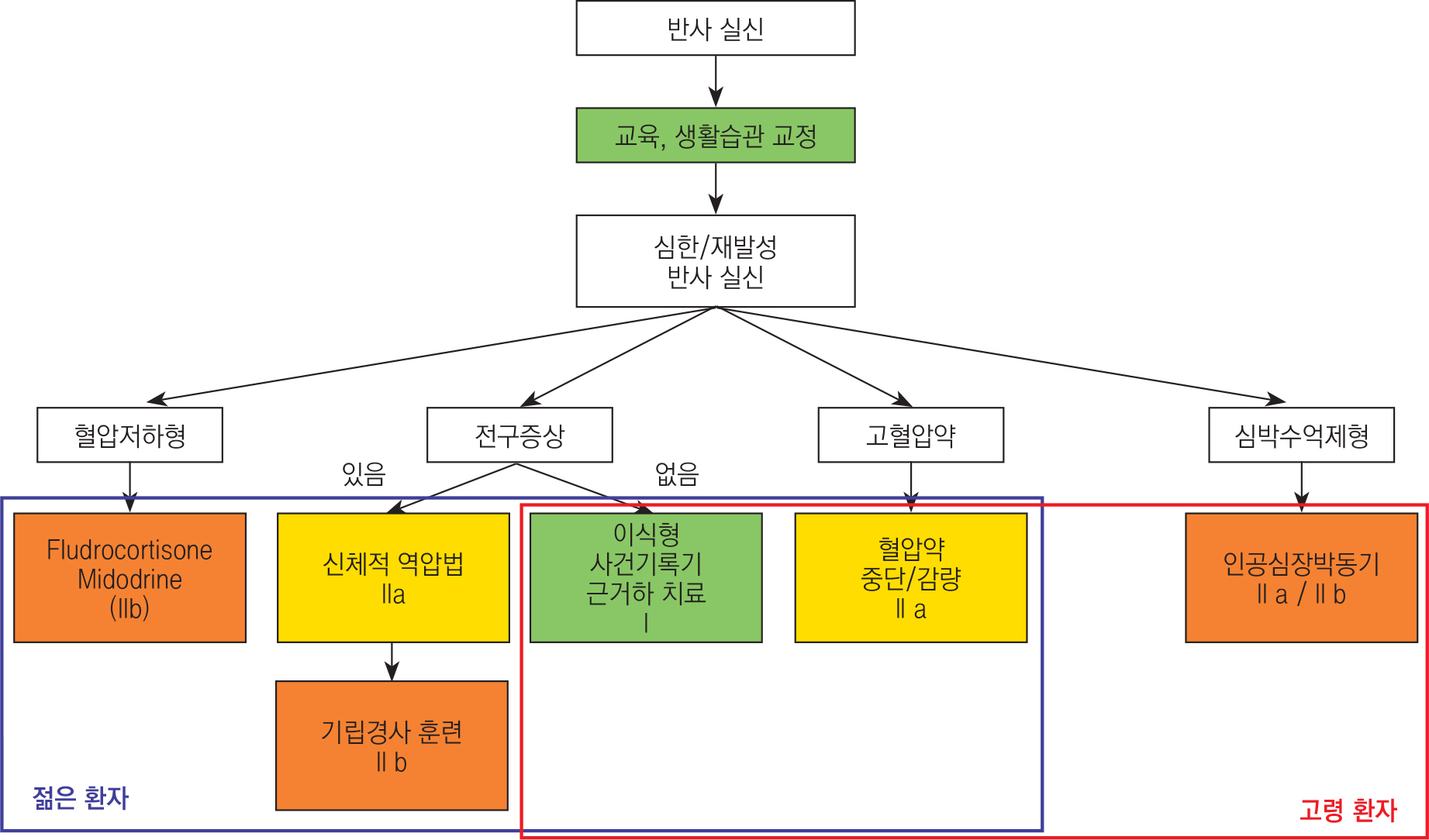
(1) 매우 잦은 실신으로 인해 삶의 질이 낮아진 환자, (2) 전조 증상이 없는 실신이나, 있었어도 매우 짧은 전조 증상을 갖는 재발성 실신 때문에 환자가 다칠 위험이 있는 환자, (3)직업적으로 고위험군 (예, 운전, 기계 작동, 비행, 경쟁 운동 등)이 있다. 추가적인 치료를 위하여 특별한 실신 담당부서 (SSU)에 의뢰되는 경우는 전체 반사실신 환자의 14%정도이다 33. 모든 유형의 반사 실신에 꼭 맞는 적절한 치료는 없다. 치료를 선택할 때 가장 중요한 기준은 연령이다. 연령에 따른, 추가 치료가 필요한 심각한 환자인지의 여부, 임상 양상에 따라 치료의 의사 결정 경로는 그림 3에 요약되어 있다.
그림 3.
환자 교육 및 생활 방식 조절
무작위 연구에서 환자 교육 및 생활 방식의 조절을 종말점(end point)으로 평가한 경우는 없었지만, 일차적인 치료법으로 교육 및 생활 방식의 변화를 시행해야 한다는 데는 전문가 의견이 일치한다. 여기에는 (1) 질병의 양성 특징에 대해 안심시키기(reassurance), (2) 실신을 유발시키는 요인과 상황 (예, 탈수 및 덥고 사람이 많은 환경)등을 인지하고 이를 피할 수 있도록 교육하기, (3) 전조 증상 (prodromal symptom)을 느끼면 지체 없이 맞압력 조작법(counter-pressure maneuvers)을 시행하기 위해 앉거나 눕기가 포함된다. 또한 가능하다면 기침 유발 실신에서는 기침억제, 배뇨 중 실신에서는 앉아서 배뇨하기 등 유발 요인을 직접 제거하도록 노력해야 한다. 수분 섭취를 더 많이 하는 것이 도움이 된다. 이런 교육과 생활 방식 조절을 할 경우 1-2년 전에 재발성 실신이 있었던 환자 중 50%이상이 이후 1-2년 동안 실신이 재발하지 않았으며, 실신이 재발한 환자들에서는 이전 기간에 비해 70% 이상 실신 부하(load)가 감소하였다. 교육과 안심시키기의 효과가 그 이유로 유력하다.
“잘 통제된 연구(무작위 연구 등)가 부족함에도 불구하고, 환자 교육과 생활 방식의 조절이 반사 실신의 재발을 줄이는데 큰 영향을 미친다는 데에는 많은 사람들이 동의한다.”
혈압 치료의 중단 또는 감량
혈압 강하제, 질산염, 이뇨제, 신경 이완성 항우울제, 또는 도파민활성 약물과 같이 혈압을 낮추는 약을 주의 깊게 확인하여 가능한 중단하는 것이 실신의 재발을 막는 핵심이다. 기립경 검사를 통해 진단한 혈압강하형(vasodepressor) 반사 실신이 있으면서 평균 2.5가지의 혈압 저하 약물을 복용하는 58명의 환자(평균 연령 74±11세)를 대상으로 실시한 소규모의 무작위 시험 34 결과, 약을 중단하거나 줄이면 실신, 전실신의 유병 율이 감소하였고, 9개월 동안의 추적관찰 동안 혈압 저하 약물 치료를 지속한 통제군과 비교했을 때 저혈압 부작용 보고가 50%에서 19%(위험비 Hazard ratio 0.37)로 감소했다. 수축기 혈압 개입 실험(Systolic BP intervention Trial) 35에서, 수축기 혈압 120mmHg을 목표로 혈압약을 사용하는 군은 수축기 혈압 140mmHg을 목표하는 통제군에 비해 실신의 위험성이 약 두 배정도 높았다. 32명의 목동맥굴 증후군 (CSS) 환자를 대상으로 한 단기간의 무작위 시험 36 결과, 혈관 확장 치료를 중단하면 목동맥굴 압박(CSM)에 의해 유발되는 혈압저하형 반사의 정도가 감소하였다. “수축기 혈압 140mmHg을 목표로 하여 혈압약을 중단 또는 감량하면 저혈압에 감수성이 있는 환자들의 실신 재발을 감소시키는데 효과적이라는 중등도의 증거가 있다. 추후 연구가 필요하다.”
신체맞압력 조작법 (physical counter-pulse maneuvers;PCM)
등척 수축 (isometric contraction) 은 반사 실신이 막 발생하려 할 때 일시적으로 심박출량과 동맥 혈압을 올린다. 세 개의 관찰 연구 37–39와 하나의 전향적 다기관 무작위 시험40연구를 통해 팔이나 다리에 가한 신체맞압력 조작법(PCM)의 효과를 평가했고 PCM을 시행한 경우 대부분 의식소실을 예방하거나 지연시켜주었다. 신체 맞압력 연구(PC-Trial) 40,38는재발성 반사 실신이 있으면서 명확한 전구증상이 있는 38±15세의 환자 223명을 무작위로 나누어 일반적인 치료만 단독으로 하는 군과 일반적인 치료와 함께 PCM 훈련을 시행한 군으로 진행하였다. 실신이 없는 종말점(end point)이 PCM 집단에서 더 높았고 (log-rank P=0.018), 39%의 상대위험도 감소를 보였다 (95% Cl 11-53). 부작용 보고는 없었다. 그러나 이 치료의 한계는 전구증상이 짧거나 없는 환자에게는 사용할 수 없다는 것이며 PCM이 60세 이상의 환자에게는 덜 효과적이라는 것이다. “신체 맞압력 조작법(PCM)은 명확하고 지속시간이 충분히 길어서 인지 가능한 전구증상이 있는 60세 이하 환자의 실신 재발을 감소시켜주는데 효과적이다.”
기립경 훈련
기립성 스트레스에 의해 유발되는 재발성 혈관미주신경 증상을 가진 의욕이 높은 어린 환자에게 실신의 재발을 감소시키기 위해 똑바로 선 자세를 시행하는 (이른바 기립경 훈련) 기간을 점진적으로 연장해나가는 처방 41을 제안하였다. 그러나 연구 결과 41 외래환자의 기립경 훈련이 그렇게 유익하지 않았으며, 대부분의 무작위 대조 연구 42에서도 뚜렷한 효과를 보이지 않았다. 게다가 장기간 동안 훈련 프로그램을 지속하는데 있어서 환자들의 낮은 호응도 때문에 효과가 더 제한적이다.
“기립경 훈련이 명확하고 지속시간이 충분히 길어서 인지 가능한 전구증상을 가진 젊은 환자에게서 실신 재발을 감소시키는데 효과가 별로 없다는 것은 다수의 연구를 통해 충분히 증명되었다. 향후 연구가 결과를 변화 시킬 것 같지 않다.”
약리학적 치료
신체 맞압력 조작법(PCM)을 포함한 환자 교육과 생활습관의 개선에도 불구하고 재발성 실신을 경험하는 환자에게 마지막으로 약리학적 치료를 고려하였다. 많은 약물들이 반사실신의 치료로 연구되었으나 대부분 실망스러운 결과를 보였다. 비통제적 (uncontrolled) 연구나 단기간 연구에서는 약물 치료의 결과가 만족스러웠을지라도, 여러 장기간의 위약-대조군 전향적 연구에서는 극소의 예외를 제외하고는 위약을 넘어서는 약물의 효과를 보여주지 못했다.
플루드로코티손 Fludrocortisone
플루드로코티손(Fludrocortisone)은 신장에서 나트륨 흡수를 증가시켜 혈장 용적을 늘려 기립성 혈관미주신경 반사의 연쇄반응 (cascade)를 억제하여 실신을 방지한다.그 기전은 식염수 주입과 비슷하며, 기립경 검사 연구 43에서 효과를 입증했다. 실신 예방 연구 2(Prevention of Syncope Trial 44에는 혈압이 정상이거나 약간 낮으면서 다른 질환이 없는 210명의 젊은(평균연령 30세) 환자들이 참여했고 무작위로 플루드로코티손 (하루에 한번 0.05–0.2mg 용량으로 적정함) 또는 위약을 투약했다. 1차 종말점 (end point)에서 플루드로코티손 집단이 위약 집단에 비해 미미하고 유의미하지 않은 실신 감소만을 보였고 (위험비 0.69, 95% Cl 0.46-1.03; P=0.069), 2주간 0.2mg/day 용량으로 안정화가 된 환자만 분석하였을 때만 의미가 있었다. 플루드로코티손 치료의 임상적 의의는 그다지 크지 않다. 12개월간 플루드로코티손 치료집단의 44%가 계속 실신 했으며, 그 비율은 위약 집단에서 관찰된 60.5%의 비율보다 약간 낮을 뿐이었다. 그 동안에, 비슷한 수(40%)의 환자가 부작용 때문에 약물 치료를 중단했기 때문에 위험 편익비 (benefit/risk ratio)를 따졌을 때 효과가 없었다. 또한 플루드로코티손은 고혈압이 있거나 심부전이 있는 환자에게 사용하면 안 된다. 또한 어린이를 대상으로 한 소규모의 무작위 이중 맹검 연구 45에서 플루드로코티손은 효과가 없었다. “플루드로코티손(Fludrocortisone)은 혈압이 정상이거나 약간 낮으며 동반된 질환이 없는 젊은 환자에서 실신의 재발을 감소시키는데 효과적일 것이라는 미약한 증거가 있다. 향후 연구가 필요하다.”
알파작용제 Alpha-agonists
말초혈관이 적절하게 혈관 수축 하지 못하는 것이 반사 실신에서 흔하기 때문에, 알파작용제(alpha-agonist), 즉 혈관수축제 (etilefrine과 midodrine)를 사용한 연구를 계획하였다. 에틸레프린(Etilefrine) 46은 대규모의 무작위 위약-통제 이중 맹검 연구로 검증하였으나 추적조사를 하는 동안 에틸레프린 25mg이나 위약을 하루 두 번 처치 받은 환자들간 실신의 빈도나 재발 시간에는 차이가 없었다. 미도드린 (Midodrine) 2.5-10mg 하루 3번 투약은 소규모 연구 47에서는 효과를 보였으나 중추적 임상 연구에서는 효과가 없었다. 이러한 시험들의 최신 체계적 리뷰 48는 부정확성과 출판편향 (publication bias) 때문에 연구의 신뢰도가 중간 정도밖에 안되었다.미도드린을 중단하게 한 가장 빈번한 부작용은 누운 자세에서의 고혈압, 입모반응, 그리고 비뇨기 문제 (뇨폐, 배뇨지연, 요절박)이다. 미도드린 사용의 주된 어려움은 잦은 복용시간으로, 장기간 환자 순응이 어렵다. “알파작용제(Alpha-agonists)가 반사 실신 중 기립성 저혈압 형 환자에서 실신 재발을 감소시키는데 효과적일 수도 있다는 연구결과가 있었지만 그 다음의 다수의 연구에서 상반된 결과를 보였다. 향후 연구가 필요하다.”
베타 차단제
베타차단제는 수축력저하 (negative inotropic) 작용을 통해 반사 실신에서 동반되는 지나친 심실근육의 기계수용체(mechanoreceptor) 활성을 억제하여 효과를 보인다고 생각되었으나 이 가설은 임상연구에서 증명된 바가 없다. 큰 두 가지 이중 맹검 무작위 연구 49,50에서 베타차단제는 반사 실신 재발에 효과를 보이지 못했다. 또한 베타차단제 사용은 목동맥굴 증후군 환자에게 서맥을 증가시킬 수 있기 때문에 주의를 요한다. “베타 차단제는 반사 실신 재발을 줄이는데 효과적이지 못하다는 충분한 증거가 여러 연구에서 증명되었다. 원하는 효과와 원하지 않는 효과가 평형을 이뤄버린 결과이다.”
다른 약물들
파록세틴(Paroxetine)은 선택적 세로토닌 재흡수 억제제(SSRI)로 위약-통제 연구 49하나에서 효과적이었다.그러나 이 연구는 한 센터에서만 증명되었다.대조적으로, 다른 subtype 의 세로토닌-수용체 억제제에 대한 연구 51는 기립경에 대한 내성 감소를 입증했다. 소규모의 무작위 연구 52 결과 벤조디아 제핀(benzodiazepine)은 베타차단제(metoprolol) 만큼만 효과적이었다. 성장호르몬 유사체(octreotide)는 기립성 불 내성이 있는 소수의 환자 53들에게 사용되었으나 효과가 없었다.
그림 4.
표 5.
|
권고 사항 |
권고등급 |
증거수준 |
환자 교육 및 생활습관 조절
진단, 양호한 예후로 안심시키기, 실신 재발에 대한 위험도 설명, 유발요인이나 상황을 피하는 것에 대한 교육이 모든 환자에게 필요하다. |
I |
B |
저혈압을 일으킬 수 있는 약제 중단이나 감량
혈압저하형 반사실신 환자에게 저혈압을 일으킬 수 있는 약제 중단이나 감량을 고려해아 한다. |
IIa |
B |
|
신체 맞압력 조작법
|
|
|
|
- 60세이하의 전구증상이 명확한 환자에게 등척성 맞압력 조작법 (PCM) 교육을 고려 해야 한다. |
IIa |
B |
기립경 훈련
- 젊은 환자에게는 기립경 훈련을 고려해 볼 수 있다. |
IIb |
B |
|
약물치료
|
|
|
|
- 플루ᄃ로코티손은 평소 혈압이 정상이거나 약간 낮은 젊은 기립성 저혈압 형태의 반사 실신환 자에게 약물치료의 금기(contraindication)이 없다면 사용을 고려 해 볼 수 있다. |
IIb |
B |
|
- 미도드린은 기립성 저혈압 형태의 반사 실신 환자에게 사용을 고려 해볼 수 있다. |
IIb |
B |
|
-베타차단제는 효과가 없다. |
III |
A |
|
심박 조율
|
|
|
|
- 인공 심장 박동기는 40세 이상의 증상이 있는 3초이상의 무수축 또는 증상이 없더라도 6초이 상의 무수축 (동기능 정지, 방실차단, 또는 두 가지가 모두 나타나는 경우)이 있는 경우 삽입 을 고려해야 한다. |
IIa |
B |
|
- 인공 심장 박동기는 40세 이상의 심박수억제형(cardioinhibitoy) 목동액굴 증후군에서 예측할 수 없는 (unpredictable) 실신이 재발하는 환자에게 삽입을 고려해야 한다. |
IIa |
B |
|
- 인공 심장 박동기는 심장 억제형 (cardioinhibitory) 반사가 없는 환자에게 삽입해서는 안 된다. |
III |
B |
2. 기립성 저혈압
2.1 정의
기립성 저혈압 44이란 기립 (standing) 혹은 경사테이블 (tilt table) 에서 60° 이상 기울일 때 3분 이내에 수축기혈압 20mmHg 혹은 이완기혈압 10mmHg 이상 감소하는 것을 말한다. 기립저혈압은 임상 징후이며 증상은 있을 수도 혹은 없을 수도 있다 54.
2.2 기전
기립 직후에는 중력에 의해서 혈액의 재 분포가 일어나며, 하지 및 내장 (splanchnic) 정맥순환계로 300~800mL 정도의 혈액이 이동한다. 그 결과 심장으로의 복귀정맥혈 (venous return) 이 감소해 궁극적으로 심장박출량 (cardiac output) 도 감소하게 된다. 정상적으로는 자율신경계의 보상작용에 의해서 혈관긴장도 (vascular tone), 맥박수 및 심장수축력이 증가해 혈압을 안정시키게 된다. 또한 하지 근육의 수축이 하지 정맥의 과도한 혈액저류를 방지하고 심장으로의 정맥혈 복귀를 증가시킨다.
2.3 원인
신경 기인성 기립성 저혈압 (Neurogenic orthostatic hypotension)
기립성 저혈압은 다발전신위축 (multiple systemic atrophy), 파킨슨병 (Parkinson’s disease) 및 순수자율 신경실조 (pure autonomic failure) 같은 신경변성장애 (neurodegenerative disorder) 와 당뇨나 다른 전신질환으로 인한 말초신경병증에서 발생한다. 54
약물 및 탈수에 의한 기립성 저혈압
약물에 의한 기립성 저혈압은 주로 고령의 환자에서 잘 발생하며, 특히 이런 환자들은 여러 동반질환을 가지고 있어 많은 약물을 복용하는 경우가 많다. 55–57 기립성 저혈압을 유발할 수 있는 약물을 중단하는 것이 증상 호전에 있어서 가장 중요하지만, 동반질환으로 인하여 약을 중단하지 못하는 경우도 있다. 탈수 또한 기립성 저혈압을 악화시키는 요인이다. 58
2.4 치료
생활습관개선 및 교육
생활습관개선 및 교육의 효과에 대해서는 아직까지 강력한 증거는 부족한 실정이다. 하지만 질병의 양성 경과를 이해하고 전구증상 발생시 바로 눕거나 맞압력 조작 (counter-pressure maneuver) 등을 시행함으로써 2차 사고를 예방할 수 있다.
적절한 수분 및 염분 섭취
빠른 수분 섭취는 교감신경을 자극해 기립성 저혈압을 일시적으로 호전시킨다. 보통적으로 480mL 이상 마시는 것이 효과적이다. 59–62 기저질환으로 고혈압이 없고 고염식을 하지 않는 환자에게는 하루 6~10g 의 염분섭취가 세포외용적을 증가시켜 혈압을 상승시킨다. 63,64
원인이 될 수 있는 약물의 중단 및 감량
기립성 저혈압은 약물의 부작용으로서 나타날 수 있다. 56 항고혈압약제, 혈관확장제, 이뇨제 및 안정제를 사용하는 경우 발생할 수 있으며, 고령의 환자에서 특히 잘 발생한다. 55,57,65,66 항고혈압약제의 경우 혈압을 엄격하게 조절할 때 잘 발생하며, 앤지오텐신전환효소억제제 (angiotensin-converting enzyme inhibitors), 앤지오텐신수용체차단제 (angiotensin receptors blockers) 및 칼슘통로차단제 (calcium-channel blockers) 보다 베타차단제 (beta blockers)나 티아지드 이뇨제 (thiazide diuretics)를 사용하는 경우에 기립성 저혈압이 더 잘 발생한다. 65,67–69 약물에 의한 기립성 저혈압이 의심되는 경우에는 이런 약물을 중단 혹은 감량하는 것이 중요하다.
맞압력 조작
다리 교차 (leg crossing) 같은 등척성수축 (isometric contraction) 과 웅크림 (squatting) 은 심장박출량을 증가시켜 혈압을 상승시키는 효과가 있다. 70–72 따라서 이런 행위를 적절하게 수행할 수 있고 전구증상이 있는 환자에게 도움이 된다.
압박옷 (Compression garments)
기립성 저혈압이 있는 고령의 환자에게 복대 (abdominal binder) 와 같은 압박옷을 착용하면 혈압 저하를 억제할 수 있다. 73–76
Midodrine
알파작용제 (alpha-agonist)인 midodrine은 신경 기인성 기립성 저혈압에 유용하게 사용되며, 혈압을 높여 저혈압으로 인한 증상을 개선한다. 77–79 혈압 상승 정도는 midodrine의 용량과 상관관계가 있다. 79
Fludrocortisone
Fludrocortisone은 광물부신겉질호르몬 (mineralocorticoid)의 한 종류로서 신장에서 나트륨을 잔류시켜 혈장용적을 증가시키고 증상을 개선한다. 80,81 하루 한번 0.1~0.3mg 을 사용하며 부작용으로는 부종, 저칼륨혈증 및 두통 등이 생길 수 있다. 하루 0.3mg 을 초과해서 사용하면 면역저하 및 부신 억제 같은 심한 부작용이 발생할 수도 있다. 82
Droxidopa
Droxidopa는 norepinephrine의 전구물질로서 신경 기인성 기립성 저혈압 환자에게 어지러움의 개선 및 수축기혈압 상승에 효과가 있다. 83–86 흔한 부작용으로는 두통 및 어지러움이 있으며, 8주 이상 장기 사용의 효과에 대해서는 아직 근거가 부족하다. 87
기타
수면 시 상체를 10°~30° 세우면 야간다뇨 (nocturnal polyuria)를 억제하고 체내수분의 재분배를 통해 야간고혈압을 호전시킨다. 88–90 Octreotide는 식후저혈압에 효과가 있다고 알려져 있으며 91–93, pyridostigmine은 신경 기인성 기립성 저혈압 환자에서 말초혈관저항과 혈압을 높여 기립성 저혈압을 호전시킨다. 94,95
|
권고사항 |
권고등급 |
증거수준 |
|
진단에 대한 설명 및 교육, 환자 안심시키기 및 생활습관개선을 해야 한다. |
I |
C |
|
적절한 수분 및 염분을 섭취해야 한다. |
I |
C |
|
원인이 될 수 있는 약물은 중단 혹은 감량해야 한다. |
IIa |
B |
|
기립성 저혈압의 전구증상 발생시 맞압력 조작을 고려해야 한다. |
IIa |
C |
|
복대와 같은 압박옷 착용을 고려해야 한다. |
Ia |
B |
|
신경 기인성 기립성 저혈압에서 midodrine 사용을 고려해야 한다. |
Ia |
B |
|
신경 기인성 기립성 저혈압에서 fludrocortisone 사용을 고려해야 한다. |
Ia |
C |
|
신경 기인성 기립성 저혈압에서 droxydopa 사용을 고려해야 한다. |
Ia |
C |
3. 체위 기립성 빈맥 증후군 (Postural tachycardia syndrome)
3.1 정의
기립 혹은 경사테이블에서 60° 이상 기울일 때 10분 이내에 기립성 저혈압의 동반 없이 맥박수가 분당 30회 이상 증가하는 것을 말한다. 54,96 보통 맥박수는 분당 120회 이상이다. 수축기 혈압이 20mmHg 이상 감소하지는 않아야 한다.
3.2 기전 및 원인
체위 기립성 빈맥증후군의 원인 및 병태생리는 아직까지 정확히 알려져 있지 않으나 다양한 이질적 상황이 섞여있다고 생각되고 있다. 육체적 상태악화 (deconditioning) 및 정신적 요인이 중요한 역할을 하며, 최근 바이러스 감염 및 자율신경장애도 영향을 미친다고 알려져 있다. 96
3.3 치료
체위 기립성 빈맥 증후군의 치료는 어려우며, 아직까지 명확하게 정립된 바 없다. 우선 비약물적 치료가 모든 환자에게 선행되어야 한다. 비약물적 치료란 체위 기립성 빈맥 증후군을 악화시킬 수 있는 norepinephrine transport inhibitors 사용을 중단하고, 수분 및 염분 섭취를 충분히 하여
혈액량을 증가시키는 것을 말한다. 압박옷을 착용하는 것도 정맥저류를 감소시켜 증상개선에 도움을 준다.
4. 심장 기인성 실신 (Cardiac syncope)
4.1 서맥성 부정맥에 의한 실신
동방 결절 질환
일반적으로 자발성 실신 동안 확인된 심전도에서 실신의 원인이 동방 결절 질환이면 심장 박동기 치료의 적응증이 된다. 97–101 대부분의 경우는 빈맥이 중단된 후 동방 결절 질환이 있는 경우 회복하는 데 비정상적으로 긴 시간이 걸리는 빈맥-서맥 증후군이다. 영구형 심장 박동기 치료가 생존율에 영향을 미치지는 않는다. 증상과 심전도의 관련성이 확인되면 심장 박동기 치료가 효과적이고 증상을 호전시키는 데 도움을 준다. 그러나 이런 경우가 아니라면 심장 박동기 치료에도 불구하고 5년안에 실신이 약 15-28% 재발한다. 102–104 이는 동발 결절 질환에서 혈관수축성(vasodepressor) 반사반응으로 인한 경우이다. 동방 결절 질환과 실신이 있는 환자의 50%정도에서 목 동맥 결절 과민성과 기립경사에서 양성을 보인다. 이처럼 신경성 서맥이나 저혈압에 대한 증가된 민감성이 실신의 흔한 원인이다. 30,31
증상과 심전도의 관련성이 없는 경우에 심장 박동기 치료는 동방 결절 질환, 실신, 무증상의 심장정지 환자에서 도움이 될 수 있다. 서맥의 민감성을 악화시키는 약제를 중지하는 것이 실신의 재발을 방지하기 위해 중요하다. 빈맥-서맥 증후군이 있는 환자에서 심방성 빈맥의 조절을 위해 경피적 전극도자 절제술을 시행하는 치료가 점차 중요해지고 있다.
방실 결절 질환
증상이 있는 방실차단 (atrioventricular block)과 관련된 실신에서는 심장 박동기치료가 중요하다. 몇몇 관찰연구에서 방실차단이 확인된 경우 실신의 재발 방지에 심장 박동기 치료가 효과적임을 보여주었다. Langenfeld 등 104은 방실차단 환자 115명에서 시행한 심장 박동기치료가5년 추적관찰 동안 실신의 재발률을 44%에서 3.4%로 감소시켰다고 보고하였다.더욱 최근에 Aste 등 105은 지속적이거나 간헐적인 방실차단이 있는 73명의 환자에서 심장 박동기 치료 후 5년 추적관찰 동안 1%의 재발률을 보고하였다.
각차단(Bundle branch block)과 설명되지 않는 실신
두이섬유속 차단 (Bifascicular block)은 실신의 원인이 완전 방실차단일 수 있음을 시사한다. 이섬유속 차단과 실신이 있는 50% 미만의 환자에서 방실 결절 차단이 최종 진단된다.비슷한 비율로 반사성 실신이 최종 진단되고 약 15%는 충분한 검사에도 불구하고 원인을 알 수 없었다. 106또한, 이식형 사건기록기 (implantable loop recorder)를 시술한 환자에서 약 반의 환자는 시술 후 2년 이상에서 증상이 없었다. 106–109반대로 방실차단을 확인하지 않고 시술한 심장 박동기는 장기 추적관찰 동안 약 1/4 에서 실신이 재발하였고 반의 환자에서는 필요하지 않았다. 110,111 결국 심장 박동기 치료는 생존율에 도움이 되지 않았다. 심장 전기생리학 검사 (electrophysiological study) 에서 양성이거나 심전도에서 발작성 방실 결절 차단이 확인된 두이섬유속 차단을 가진 환자에서 심장 박동기 치료가 실신의 재발을 방지하는 데 효과적이라는데 의견이 일치한다. 실신이 정상 심장기능을 가진 이섬유속차단 환자에서 돌연 심장사의 유병률을 증가시키지는 않으나 심부전, 이전의 심근경색, 낮은 심장구혈률과 동반된 각차단환자에서 전체 사망률이 증가(약 1/3) 하였다. 112–114 높은 사망률은 구조적 심장질환 및 심실성 빈맥과 주로 관련된다. 불행히도 계획된 심실 전기자극(programed ventricular stimulation)은 이런 환자들을 확인하지 못하므로 유도된 심실성 부정맥 소견의 해석은 주의가 필요하다. 112,113
4.2 빈맥성 부정맥에 의한 실신
발작성 상심실성 빈맥
실신과 관련된 발작성 방실결절 회귀성 빈맥, 방실 회귀성 빈맥, 전형적인 심방 조동, 이소성 빈맥을 가진 환자에서 도자절제술이 우선 치료이다. 이런 환자에서 약물치료는 도자절제술을 위한 중간치료나 도자절제술에 실패한 경우로 제한된다. 심방세동이나 비전형적 좌심방 조동 환자에서의 치료는 환자에 따라 달라져야 한다.
발작성 심실성 빈맥
Torsade de pointes에 의한 실신이 흔하며 주로 QT 간격을 연장시키는 약제로 인한 후천적 형태이다. 의심되는 약제의 즉각적인 중지가 치료이다.
구조적 심장 질환의 유무와 관계없이 심실성 빈맥으로 인한 실신을 가진 환자에서 도자절제술이나 약물치료가 필요하다.
삽입형 제세동기 (implantable cardioverter defibrillator)는 심실빈맥이나 심실세동이 있으면서 심장기능이 저하되어 있는 실신환자에서 교정할 수 있는 원인이 없는 경우 적응증이 된다.삽입형 제세동기는 이런 환자들에서 실신의 재발을 예방할 수는 없더라도, 115,116 급성 심장사의 위험성을 낮추기 위해 필요하다.또한 삽입형 제세동기는 심근경색을 앓았던 환자에서 전기생리학 검사에서 심실 빈맥이 유발된 경우에도 적응증이 된다. 113 심장 수축기 기능이 보존되어 있는 환자에서는 삽입형 제세동기의 적응증은 약해진다. 그러나 심실 빈맥이 실신의 원인이고 도자절제술과 약물치료가 실패했거나 할 수 없는 경우에는 삽입형 제세동기가 필하다.
|
권고사항 |
권고등급 |
증거수준 |
|
서맥 (내인성)
|
|
|
|
심장 박동기치료는 실신과 증상이 있는 서맥 (동기능 부전 증후군이나 내인성 방실결절 차단)사 이의 관련성이 확인된 경우에 적응증이 된다. |
I |
B |
|
심장 박동기치료는 간헐적인 2도 또는 3도 방실결절 차단(느린 심실전도를 가진 심방세동포함) 이 증상과 연관성이 확인되지 않는 환자에서 적응증이 된다. |
I |
C |
|
심장 박동기치료는 실신과 무증상의 동기능 부전 증후군의 관련성이 확인되지 않는 경우에도 고 려해야 한다. |
IIa |
C |
|
심장 박동기치료는 서맥의 원인이 교정할 수 있는 경우에는 적응되지 않는다 |
III |
C |
|
이섬유속 차단
|
|
|
|
심장 박동기치료는 실신과 각차단 환자에서 심장 전기생리 검사에서 양성이거나 삽입형 심전도 기록기에서 확인된 방실결절 차단이 있는 환자에서 적응증이 된다. |
I |
B |
|
심장 박동기치료는 이섬유속 차단과 설명되지 않는 실신이 있는 환자에서 고려될 수 있다. |
IIb |
B |
|
빈맥
|
|
|
|
상심실성 빈맥이나 심실성 빈맥으로 인한 실신환자에서 실신의 재발을 예방하기 위해 도자절제 술이 적응증이 된다. |
I |
B |
|
삽입형 제세동기는 좌심실 구혈률이 35% 이하이고 심실 빈맥에 의한 실신이 있는 환자에서 적 응증이 된다. |
IIa |
A |
|
삽입형 제세동기는 심장 전기생리학 검사에서 유도된 심실 빈맥이 있는 심근 경색과 실신이 있 는 환자에서 적응증이 된다. |
I |
C |
|
삽입형 제세동기는 좌심실 구혈률 35% 초과이지만 도자절제술과 약물치료가 실패했거나 시행 되지 못한 심실빈맥에 의한 재발성 실신이 있는 환자에서 고려되어야 한다. |
IIa |
C |
|
심박동수 조절을 포함한 항 부정맥 약제 치료는 상심실성 빈맥이나 심실성 빈맥으로 인한 실신 환자에서 고려되어야 한다. |
IIa |
C |
5. 원인불명의 실신 (Unexplained syncope)
5.1 정의
재발하는 원인불명의 실신 원인을 밝혀 내는 것은 임상적 으로 어려운 문제이며 지속적인 과제 이다. 진료지침과 많은 연구들은 철저한 분석과 검사만이 실신의 원인을 밝힐 수 있다고 강조하고 있으나, 매일 임상 현장에서 접하는 실신 환자에게 이러한 단순 포괄적 진단 접근법이 항상 만족할 만한 도움을 주지는 못한다. 임상적으로 재발성 실신으로 환자를 평가할 때의 주요 목표는 단순하다. 1) 진단 및 예후를 확립. 2) 치료시작이다. 그러나, 실제 임상에서 실신 환자의 원인을 파악하기 위한 전략은 일정하지 않으며, 일반적으로 진단효율이 낮고, 고가의 불필요한 검사들과 입원을 하기도 한다.
2017년 미국심장학회/미국심장협회/부정맥학회의 실신환자 평가 및 관리지침서에서는 원인불명의 실신을 ‘숙련된 의료 제공자가 적절하다고 생각하는 초기 평가 후 원인이 밝혀지지 않은 실신으로, 초기 평가에는 철저한 병력, 신체 검사 및 심전도(ECG)가 포함 되나 이에 국한되지는 않는다.’ 라고 정의를 하였다. 117 일반적으로 환자가 진정한 실신으로 판단 된다면 실신의 원인으로 1) 신경 매개성; 2)심장 기인성; 3)기립성 저혈압; 4) 원인불명의 실신으로 분류할 수 있다. 118 그래서 실신의 원인을 파악하기 위해 철저한 병력, 신체검사, 여러 가지 충분한 검사를 하여도 앞의 3가지 원인으로 밝혀지지 않는 경우 원인불명의 실신으로 정의할 수 있다. 원인불명의 실신의 경우 돌연 심장사(sudden cardiac death)의 위험도 평가를 평가하는 것은 매우 중요하다. 돌연 심장사의 위험도가 낮은 경우, 실신이 처음 발생하거나, 매우 드물게 발생한 경우 더 이상의 진단적 검사를 시행하지 않고 경과를 관찰하는 것도 좋은 방법이다. 그러나 돌연 심장사의 고위험군에서 발생하는 원인 불명의 실신은 나쁜 징후를 암시할 가능성이 높다. 119 즉 심장원인일 가능성이 높고, 돌연 심장사의 원인이 될 수 있는 부정맥과 관련이 있을 수 있으므로 원인불명의 실신이 발생하는 경우 매우 적극적으로 추가적인 평가가 필요하다( 그림 5).
그림 5.

5.2 진단적 접근
실신의 원인을 파악하기 위해 그림 1과같이 여러 가지 검사를 하게 되며, 임상에서 대부분 일차적으로 비침습적인 검사를 시행하게 된다. 이러한 검사를 통해서도 원인이 밝혀지지 않고, 부정맥이 상당히 의심되어 적응증에 포함된다면 침습적 검사인 이식형 사건기록기 삽입과 전기생리학 검사가 도움이 될 수 있다.
이식형 사건기록기
적절한 진단적 검사에도 불구하고 실신의 원인이 여전히 밝혀지지 않고 실신은 간헐적으로 발생하는 경우, 부정맥에 의한 실신이 의심되는 경우에는 장기간 환자의 심 율동을 관찰하여 실신의 원인이 되는 부정맥을 진단할 수 있는 이식형 사건기록기 삽입을 고려 할 수 있다. 원인 불명의 실신이 있는 60 명의 환자에 대한 전향 적 연구에서, 이식형 사건기록기로 진단 (주로 서맥)이 55 %에서 이루어졌으며, 기존 검사(체외 형 심장사건기록기 검사, 기립경사테이블 검사 및 전기생리학 검사)로는 19 %에서 이루어졌다( P = 0.0014). 120
|
권고사항 |
권고등급 |
증거수준 |
|
고위험군 기준에 합당하지 않으나, 반복적인 원인 불명의 실신 환자에서 이식형 사건기록 기 삽입이 원인분석 초기에 권장된다. |
I |
A |
|
원인불명의 실신을 경험하는 고위험군 환자, 삽입형 제세동기의 일차예방과 심장박동기 삽입의 적응증이 되지 않는 고위험군 환자에 서 권장된다. |
I |
A |
전기생리학검사
원인으로 부정맥이 의심되는 실신 환자의 일부에서 전기생리학 검사는 실신 평가에 유용 할 수 있다. 특히, 전도계 지연 (conduction system delay), 허혈성 심질환, 심근병증, 심장판막질환, 성인 선천성 심질환 환자에서 원인불명의 실신 평가에 도움이 될 수 있다.
그러나 심전도가 정상이고, 구조적으로나 기능적으로 정상인 심장에서는 부정맥이 의심되지 않는 한 실신평가에 권고 되지 않는다.
|
권고사항 |
권고등급 |
증거수준 |
|
심근경색이 있었거나 심장 반흔과 관련된 상태를 지닌 환자에서 비관혈적 검사에서 실 신의 원인이 불명일 때 검사가 권장된다. |
I |
B |
|
이섬유속 차단이 관찰되는 실신 환자에서 비 관혈적 검사상 실신 원인이 불명할 때 전기 생리학 검사가 고려 된다. |
IIa |
B |
|
중등도 또는 심한 성인 선천성 심질환 환자 에서 원인불명의 실신 시 전기생리학 검사를 고려 할 수 있다. |
IIa |
B |
|
심전도가 정상이고, 구조적으로나 기능적으 로 정상인 심장에서는 부정맥이 의심되지 않 는 한 실신평가에 권고 되지 않는다. |
III |
B |
5.3 원인
허혈성 심근증 과 비 허혈성 확장성 심근증 (Ischemic cardiomyopathy and nonischemic dilated cardiomyopathy)
좌심실 구혈률이 감소된 급성 또는 만성 관상 동맥 질환 환자들은 사망 위험이 높다. 이 경우 허혈의 정도를 평가 해야 하며, 적응증이 된다면 재개통(revascularization) 또한 필요하다. 그러나, 악성 심실성 부정맥에 대한 기질(substrate)이 혈관 재 관류로 개선되지 않을 수 있기 때문에, 전기생리학 검사 등을 통한 부정맥 평가가 여전히 필요할 수 있다.
현재 급성심근경색 후 조기에 재 관류된 환자들은 좌심실 기능이 보전된 경우가 대부분이다. 이들의 경우 돌연 심장사의 위험성은 좌심실 구혈률이 감소된 환자보다 상당히 낮은 편이다. 이런 환자들에서 원인불명의 실신이 발생한 경우 프로그램 된 심실자극(programmed ventricular stimulation)을 이용한 전기생리학 검사를 시행하는 것이 권고 등급 IIa로 권유 된다. 121
몇 가지 근거들은 허혈성 심근증과 비 허혈성 확장성 심근증 환자에서 원인 불명 실신이 있는 경우 전기생리학 검사를 시행하여 의미 있는 심실 부정맥이 유도 되는 경우 삽입형 제세동기 삽입을 권유하고 있으며 117,122, 또한 심한 좌심실기능부전을 갖는 비 허혈성 심근증 환자에서 원인 불명의 실신을 경험하는 경우에도 삽입형 제세동기가 권유되고 있다. 117,122,123 분명한 것은 현재 지침에 따라 적절한 약물치료 3개월 이상 한 후에도 좌심실 구혈률이 35% 이하이고, 증상이 뉴욕 심장 협회 (NYHA) 등급 II-III인 경우 실신과 무관하게 실신 발생 전에 삽입형 제세동기 삽입을 받아야 한다고 권유하고 있다. 121
표 10. 혀헐성 및 비 허혈성 심근증의 권고사항
|
권고사항 |
권고등급 |
증거수준 |
3개월 이상 적절한 약물치료에도 불구하고 NYHA class II-III의 증상을 보이는 심구혈률 ≤ 35%인 환자에서 1년 이상 생존이 예상되 는 경우삽입형 제세동기를 삽입한다.
- 허혈성 (심근경색 후 최소 6주)
- 비 허혈성 |
I |
A |
|
원인불명의 실신환자에서 임상적으로 연관 되고 혈 역동학적으로 의미 있는 지속성 심 실 빈맥이나 심실 세동이 전기생리학 검사 에 의해 유발되는 경우 삽입형 제세동기를 삽입한다. |
I |
B |
|
심장 수축기능의 감소 정도가 삽입형 제세동 기삽입의 적응증이 되지 않을 정도로 감소된 환자에서 원인 불명의 실신이 발생하는 경우 돌연 심장사를 감소시키기 위해 삽입형 제세 동기삽입이 고려되어야 한다. |
IIa |
C |
|
ᄑ로그램 된 심실자극을 이용한 전기생리학 검사는 원인불명의 실신을 호소하는 심실기 능이 보존된 심근경색 생존자에서 고려되어 야만 한다. |
IIa |
C |
|
원인불명의 실신 경험하는 좌심실기능이 의 미 있게 감소 된 확장성 심근증 환자에서 삽 입형 제세동기를 고려한다. |
IIa |
C |
비후성 심근병증(Hypertrophic cardiomyopathy)
원인 불명의 실신은 비후성 심근병증 환자에서 돌연 심장사의 주요 위험 요소이며, 특히 시간적으로 처음 평가 6 개월 내에 실신이 발생한 경우 주요 위험요소 이다(상대 위험도 >5). 반면에 최근 실신의 시기가 평가 시작 5년 이상 전에 발생한 40세 이상인 환자, 혈관미주신경성 실신의 전형적인 병력을 가진 환자들은 돌연 심장사의 위험이 낮다. 124이 질환에서 실신의 원인으로 자가-종결 심실성 부정맥이 원인이 될 수도 있지만 이외에도 상심실성 빈맥, 심한 유출로 폐쇄, 서맥, 운동에 따른 혈압 감소, 신경 매개성 실신 등 많은 다른 기전들이 실신을 유발할 수 있다. 2014 유럽 비후성 심근병증 치료 및 진단 관련 가이드라인 125에서는 16세 이상인 환자에서 5년 돌연 심장사 위험률(평가 항목; 나이, 최대 좌심실 두께, 좌심방크기, 최대 좌심실 유출로 압력, 돌연 심장사 가족력, 비지속성 심실 빈맥, 원인불명의 실신)이 6% 이상인 경우 삽입형 제세동기를 권고(IIa)하고 있으며, 16세 미만 환자에서는 (가) 좌심실 중격의 과도한 비후(≥ 30mm 또는 Z-score ≥ 6), (나) 원인불명의 실신 (다) 비지속성 심실 빈맥 (라) 돌연 심장사 생존의 과거력 중 두 가지 이상에 해당하는 경우 삽입형 제세동기의 삽입을 권고 하고 있다.
|
권고사항 |
권고등급 |
증거수준 |
|
원인불명의 실신 환자는 유럽 돌연 심장사 위험률에 따라 삽입형 제세동기삽입 여부를 결정해야 한다. |
I |
B |
|
16세 이상 환자에서 5년 돌연 심장사의 위험률이 6% 이상이고 1년 이상 생존이 이상되는 경우 삽입형 제세동기 삽입을 고려해야 한다. |
IIa |
B |
16세 미만 환자에서 아래의 (가)-(라) 중 두 가지 이상에 해당되는 경우 삽입형 제세동기 삽입을 고려해야 한다.
(가) 좌심실 중격의 과도한 비후(는 30mm 또는 Z-score ≥ 6)
(나) 원인불명의 실신
(다) 비지속성 심실 빈맥
(라) 돌연 심장사의 가족력 |
IIa |
C |
|
비후성 심근병증의 돌연 심장사 위험률을 고려해서 돌연 심장사 위험률이 낮고, 반복적인 원인불명의 실신 환자에서 삽입형 제세동기대신에 이식형 사건기록기 삽입이 고려되어야 한다. |
IIa |
C |
부정맥 유발성 우심실 심근병증 (Arrhythmogenic right ventricular cardiomyopathy/dysplasia: ARVC/D)
돌연 심장사의 생존자(aborted sudden cardiac death), 혈역학적으로 불안정한 심실 빈맥, 실신을 경험한 부정맥 유발성 우심실 심근병증 환자들은 돌연 심장사의 매우 위험한 군이어서(10%/년) 일반적으로 삽입형 제세동기 삽입이 권유되는 환자들이다. 126 원인불명의 실신만 있는 경우 돌연 심장사의 위험요인 중 하나로 생각할 수 있다. 127 다양한 관찰연구들에 의하면 원인불명의 실신이 발생하는 경우 돌연 심장사의 위험성이 높고 삽입형 제세동기삽입 후 적절한 치료횟수와 연관이 있는 것으로 밝혀져 있다. 126–129
잦은 비지속성 심실 빈맥, 젊은 나이에 돌연 심장사의 가족력, 광범위한 우심실질환, 상당한 QRS간격의 연장, MRI상 late gadolinium enhancement, 심실기능의 감소, 전기생리학검사에서 심실 빈맥의 유도 등이 알려진 부정맥 위험요소들이어서 삽입형 제세동기삽입을 결정할 때 이런 변수들을 고려해야 한다.
표 12. 부정맥 유발성 우심실 심근병증의 권고사항
|
권고사항 |
권고등급 |
증거수준 |
|
부정맥이 의심이 되는 원인불명의 실신을 경 험하는 ARVC/D환자에서 삽입형 제세동기 삽입을 고려한다. |
IIa |
C |
|
부정맥 위험 변수들을 고려해서 돌연 심장사 위험률이 낮은 반복적인 원인불명의 실신 환 자에서 삽입형 제세동기대신에 이식형 사건 기록기 삽입이 고려되어야만 한다. |
IIa |
C |
유전성 심장 이온 채널 질환 환자 (Patients with primary electrical disease)
유전성 심장 이온 채널 질환 환자들에서 원인불명의 실신은 불길한 징조로 간주될 수 있다. 삽입형 제세동기는 실신의 원인으로 심실 빈맥이 제외 될 수 없는 경우 신중하게 고려해야 한다. 한편, 실신의 기전은 다양해서, 일부에서는 생명을 위협하는 부정맥에 의해 야기되지만 이보다 더 양호한 원인에 의해 일어날 수도 있다. 따라서 실신은 반드시 생명을 위협하는 주요 심장 사건의 위험을 대변하지 않으며, 돌연 심장사 생존 병력보다 민감도가 낮은 것으로 보인다.
긴 QT 증후군 (Long QT syndrome)
긴 QT 증후군은 원인불명의 실신을 경험한 환자에서 QT 간격의 연장을 일으킬 만한 2차 원인이 없을 때 반복된 심전도에서 QT C≥ 460ms이면 이질환의 진단을 고려 해야 한다. 121 긴 QT 증후군에서는 LQTS2와 LQTS3, 18 세 이전의 심장 사건의 횟수, 매우 길어진 QT 간격, 여성의 경우 나쁜 결과를 예측한다. 130 베타차단제를 적절하게 복용하는데도 불구하고 원인 불명의 실신이 발생하면 삽입형 제세동기 삽입을 고려해야 한다. 121
|
권고사항 |
권고등급 |
증거수준 |
|
원인불명의 실신환자에서 QT간격 연장의 2차 원인이 없이 반복적인 심전도상 QTc≥ 460ms 인 경우 선천성 긴 QT 증후군을 고려 해야 한다. |
IIa |
C |
|
충분한 베타차단제 치료에도 불구하고 원인 불명의 실신이 재발되는 경우 제세동기 삽입을 고려해야 한다. |
IIa |
B |
좌측 경추교감신경절 절제술(left cardiac sympathetic denervation)이 다음의 소견이 있는 긴 QT 증후군 환자에서 고려 되 어야 한다.
(가) 베타 차단체 효과가 없는 경우, 이 약 물을 복용하지 못하는 경우, 이 약물 복용에 금기를 가진 경우
(나) 삽입형 제세동기가 금기인 경우나 환 자가 거부하는 경우
(다) 베타차단제를 복용함에도 불구하고 삽 입형 제세동기에서 다 빈도의 속 치료 가 나가는 경우 |
IIa |
C |
|
부정맥 위험 변수들을 고려해서 돌연 심장사 위험률이 낮은 반복적인 원인불명의 실신 환 자에서 삽입형 제세동기 대신에 이식형 사건 기록기 삽입이 고려되어야만 한다. |
IIa |
C |
5.3.4.2 Brugada 증후군 (Brugada syndrome)
자발적 type 1 ECG 양상을 가진 Brugada 증후군 환자는 type 2 ECG 양상 또는 약물로 type 1 ECG 양상이 유도되는 환자보다 나쁜 결과를 보인다. 자발적 type 1 ECG 양상이 관찰되고 원인불명의 실신 경험이 있으면 삽입형 제세동기의 삽입을 권고 하고 있다. 121
최근 메타분석(meta-analysis)에서 Brugada증후군 환자에서 부정맥 발현 빈도(지속성 심실 빈맥 또는 심실 세동, 적절한 삽입형 제세동기치료, 돌연 심장사)는 돌연 심장사 생존자, 실신 환자, 무증상 환자에서 각각 년당 13.5%, 3.2%, 1%로 분석되었다. 131
표 14. Brugada 중후군 환자의 권고사항
|
권고사항 |
권고등급 |
증거수준 |
|
자발적 type 1 ECG 양상이 관찰되고 원인불 명의 실신의 경험이 있으면 삽입형 제세동기의 삽입을 고려한다. |
IIa |
C |
|
부정맥 위험 변수들을 고려해서 돌연 심장사 위험률이 낮은 반복적인 원인불명의 실신 환자에서 삽입형 제세동기 대신에 이식형 사건 기록기 삽입이 고려되어야 한다 |
IIa |
C |
5.4 원인 불명 실신에서 심장박동기 적응증132,133
|
권고사항 |
권고등급 |
증거수준 |
|
만성 이섬유속차단 환자의 원인불명의 실신에서 심실 빈맥과 같은 다른 원인이 배제될 때 심장박동기 삽입이 고려 된다. |
IIa |
B |
|
원인불명의 실신과 양성 adenosine triphosphate 검사- 심장박동기가 실신의 빈도를 줄일지 모른다. |
IIb |
B |
|
원인불명의 실신- 심장박동기는 서맥이나 전도장애의 증거가 없으면 고려되지 않는다. |
III |
C |
6. 경련성 실신(convulsive syncope)
6.1 뇌전증(epilepsy)과 실신
뇌전증의 발작과 실신은 서로 영향을 줄 수 있다. 즉 발작에 의해서 실신이 유발될 수 있고, 반대로 실신에 의해서 발작이 유발될 수 있다. 뇌전증 발작의 90%는 빈맥을 동반하고, 발작 중 서맥과 무수축은 0.3-0.5%에서 보인다. 134,135 이러한 발작 중 무수축은 발작이 실신에 영향을 주는 예로, 반사성 실신과 유사하게 서맥이 무수축과 방실차단에 앞서 나타날 수 있다. 134,136 발작의 유형은 주로 측두엽 뇌전증의 복합부분발작으로 전신발작에서는 보고되지 않고, 한 환자의 여러 발작 중에 일부에서만 관찰된다. 137 또한 발작 시작 5~100초 후에 나타나서, 8초 이상 지속되면 실신이 발생하게 된다. 138,139 전형적인 병력은 복합부분발작이 진행하면서 갑자기 쳐진 상태로 넘어지고 근간대경련이 짧게 동반할 수도 있다. 실신에 의한 뇌 혈류 감소로 피질 활동이 억제되어 결국 발작도 종료된다. 치료로는 항뇌전증제와 가능하면 박동기를 필요로 한다. 140 무수축은 뇌전증돌연사와는 무관해 보이며 뇌전증돌연사는 목격되지 않는 수면중 전신긴장-간대발작에서 관찰된다. 136,141 뇌전증에서 돌연사는 발작 중 무수축보다 심혈관질환에 의한 것으로 보여진다. 142 이렇게 발작에 의해 유발되는 발작 중 서맥, 방실차단, 무수축은 발작에 의해 미주신경이 자극되어 발생하는 것으로 보인다. 실신에 의해 발작이 유발되는 경우는 저산소증에서 발작이 유발되는 경우이다. 143,144 이러한 실신 성 발작은 반사성 실신을 보이는 유아나 청색형 호흡정지 발작 (cyanotic breath-holding spells)에서 보인다. 전형적인 실신은 급격히 간대성 움직임으로 바뀌면서 수분간 지속되지만, 실제 짧은 발작이 있어도 목격되지 않을 수 있다. 뇌전증 발작에서 나타나는 경련과 실신 중에 일어나는 경련은 유사하여 치료개념이 완전히 다른 뇌전증과 실신증을 오진할 수 있다. 145 뇌전증 경련성발작과 경련성실신의 감별에 도움을 주는 임상적 단서들은 유발인자와 증세가 발생하기 전, 발생하는 동안, 발생한 후로 구분해 볼 수 있다(표 17). 유발요인은 뇌전증에서는 반사성발작 이외에는 없지만, 실신에서는 확인할 수 있다. 전조는 뇌전증에서는 명치 부위에서 시작되어 식도를 타고 위로 올라오는 느낌의 복부 전조, 기분 나쁜 냄새 같은 후각 전조, 등의 특정감각에 대한 느낌을 전조 증상으로 느낄 수 있지만, 실신에서는 땀, 창백함, 아득함 등의 비전형적인 증상을 느낀다. 뇌전증 발작은 반응이 없으면서, 넘어지거나, 후에 기억을 못하는 기억상실증을 보인다. 또한 긴장형, 간대형, 긴장-간대형, 무긴장성 전신발작을 보일 수 있다. 소아나 청소년기에 결신발작 또는 주로 성인에서 나타나는 복합부분발작에서 의식이 변화되지만, 소실되지 않을 수 있다. 실신과는 다르게 발작 동안 자세를 유지할 수 있다. 의식소실 동안 완전히 힘이 빠지는 것은 뇌전증 발작이 아닐 수 있다. 그러나 드물게 발생하는 무긴장 발작에서는 힘이 빠질 수 있다. 뇌전증에서 움찔거림은 리드믹하면서, 동기화되지만, 실신에서는 작고, 리듬감이 없으면서 동기화되지도 않는다. 뇌전증 움직임은 발작 중에 지속되지만, 실신에서는 의식소실 후나 넘어진 후에 발생한다. 또한 실신에서도 동기화된 발작이 일어날 수 있으며, 목격자가 당황하여 정확히 움직임을 기억하지 못할 수 있다. 혀깨뭄은 뇌전증 발작에서 더욱 흔하며, 주로 혀 옆을 깨무는 데 비해, 실신은 혀 앞을 깨문다. 소변실수는 모두 일어날 수 있으며, 발작 후 의식혼돈은 뇌전증에서는 길며, 실신에서는 경미한 멍함 정도이다. 뇌압 상승에 의한 두통, 강력한 근육 수축으로 인한 근육통은 뇌전증에서 흔하다.
6.2 검사
혈액검사
뇌전증 경련에서는 젖산염(lactate), 미오글로블린(myoglobin), 그리고 크리아틴 인산효소 (creatine kinase)의 증가 또는 프로락틴 (prolactin)의 증가가 흔하다.
뇌파검사
상세한 병력과 첫 평가에도 불구하고, 경련성실신, 뇌전증 경련, 가성실신을 구분하기 어려울 수 있다. 이 때 뇌파가 도움이 된다. 기립경사테이블 검사시 증세가 유발되는 동안 기록된 뇌파는 진단에 도움이 된다. 뇌전증경련에서는 발작파, 실신에서는 서파와 평탄파, 가성실신에서는 정상뇌파를 보인다. 146 의식변화가 일어나는 기간에 기록된 뇌파는 심인성 가성발작(psychogenic pseudoseizure)을 확진 하는데 유용하게 사용될 수 있다. 147 따라서 돌발적인 의식변화가 발생할 당시의 기록은 매우 중요하다. 이를 위해 의식변화 당시의 모습과 당시의 뇌파를 확인하기 위해, 비디오-뇌파 추적감시(video-EEG monitoring)를 시행할 수 있고, 이러한 시설을 갖춘 뇌전증추적감시실(epilepsy monitoring unit)에 입원하여 검사를 진행할 수 있다. 물론 입원검사실에서는 심인성 가성발작을 확인하는 유발검사는 물론 병력에서 확인된 다양한 유발검사를 시행할 수도 있다. 발작간 뇌파는 실신에서 정상이지만, 뇌전증을 감별할 수는 없다. 148,149 따라서 뇌파는 항상 임상적인 범위 안에서 해석되어야 한다. 만일 불확실하다면 뇌전증으로 오진하기 보다는 진단을 연기하는 편이 낫다. 만일 실신이 일시적 의식 소실(transient loss of consciousness, TLOC) 의 원인으로 생각된다면 뇌파는 추천되지 않는다. 그러나 뇌전증의 가능성이 있거나 임상적인 결과들이 모호할 때는 시행할 수 있다.
뇌 영상
실신은 전반적인 뇌혈류저하로 발생하므로, 국소적인 구조적 변화를 보이는 경우는 드물다. 그러나 뇌 영상은 자주 시행되고, 종종 도움이 될 수 있다. 실신에서 뇌MRI는 10% 에서 시행되지만, 실제 진단에 도움을 준 경우는 0.24% 정도이고, CT는 57%에서 시행되지만, 진단에 도움을 준 경우는 1% 정도다. 150–154 전형적인 실신에서 뇌CT와 뇌MRI의 시행은 일반적으로 추천 하지 않는다. 그러나 비전형적인 실신(atypical syncope)이나, 두부외상 등의 합병증을 동반한 실신(complicated syncope)에서는 고려될 수 있다. 또한 신경학적 진찰이나 평가를 토대로 인지기능장애와 운동 실조증, 파킨슨 증세를 포함한 운동기능장애, 기타 신경학적 소견이 관찰된다면 뇌MRI 를 시행이 추천된다. 뇌MRI를 촬영할 수 없는 금기 환자에서는 뇌CT를 촬영하여 뇌병변을 확인할 수 있다.
기타 뇌혈관검사
뇌혈류 중에서 경동맥계(carotid system)에서는 편측 경동맥 허혈증으로는 실신이 발생하기 어렵다. 또한 경동맥 초음파 검사를 실신 환자의 58%에서 시행할 때 0.5%에서 진단적 도움을 받았다고 한다. 150–154 그러나 척추 뇌기저동맥계(vertebrobasilar system) 허혈증으로는 실신이 발생할 수 있다. 이러한 예로 척수뇌바닥 혈류부전(vertebrobasilar insufficiency)은 물론 회전성 추골동맥증후군(rotational vertebral artery syndrome) 등이 있으며, 이 경우 경두개 초음파(transcranial Doppler) 검사를 통해 진단에 도움을 받을 수 있다.
|
권고사항 |
권고등급 |
증거수준 |
|
실신이 뇌전증에 의한 것으로 의심되면 신경학적 평가가 시행되어야 한다. |
I |
C |
|
신경학적 진찰에서 파킨슨병, 실조 증, 또는 인지기능 장애가 나타나면 노 IMRI를 시행한다. |
I |
C |
|
뇌파, 경동맥초음파, 뇌CT, 뇌MRI는 비전형적 실신이 의심되지 않으면 시행하지 않는다. |
III |
B |
|
뇌 IMRI, 노 ICT는 국소신경학적 이상 또는 두부외상이 없는 환자의 실신을 평가하는데 추천되지 않는다. |
III |
B |
|
경동맥영상은 국소신경학적 이상이 없는 실신 환자의 일판적인 평가에 추천되지 않는다. |
III |
B |
|
일반 뇌파는 발작을 시사하는 특정 신경학적 소견이 없는 실신에서는 추천되지 않는다. |
III |
B |
|
실신, 가성실신, 뇌전증을 감별하기 위해 기립경사테이블 검사 중 뇌파와 뇌 혈류변화를 동시에 추적 관찰하는 것은 유용하다. |
IIa |
C |
표 17.
|
유용한 소견 |
|
임상소견 |
실신 |
발작 |
|
유발인자 존재 |
매우 잦음 |
드물 |
|
유발인자 내용 |
유형별차이 있음. VVS는 통증, 기립, 정서; 상황실신은 특이적 유발인자; OH는 기립 |
섬광, 드문 天[극 |
|
전구증상 |
종종 실신전증상(반사성실신에서는 자율신경계의 흥분, OH에서는 가벼운 어지럼, 심장성실신에서는 심계항진) |
발작전조: 반복적, 환자마다 특이적. 기시감, 복부상승감 그리고/혹은 드물지만 불쾌한 냄새 |
|
근간대성 특성 |
의식소실 후에 나타나기 시작하며, 10초 미만, 진폭의 불 규칙, 비동기화, 비대칭 |
대부분 의식소실과 같이 일어나며, 20-100초, 동기화, 대칭적, 편측. 저작 또는 입맛다심같은 분명한자동동증이 오래간다 |
|
혀깨물기 |
드물며, 혀 말단 |
혀 측면(드물게 양측성) |
|
의식 회복 |
10-30초 |
수분지속될 수 있다. |
|
발작 후 혼돈 |
대부분 10초 미만 상황을 이해하지 못하고, 그후 충분한 각성과 인지상태 도달 |
기억이 없음 수분간지속된 반복된 질문을 기억못함. |
|
제한적인 소견 |
|
요실금 |
드물지 않다. |
흔함 |
|
근간대성 움직임 |
매우 |
약 60% (관찰자의 정확도에 따라차이) |
|
LOC 동안 눈뜨기 |
자주 |
거의 항상 |
|
증세후 피로와 수면 |
흔하다(특히 소아) |
매우 흔함 |
|
청색증 |
드물다 |
비교적 자주 |
7. 심인성 가성실신 (Psychogenic pseudosyncope : PPS)5
7.1 심인성 일시적의식소실(Psychogenic TLOC)
심인성 일시적 의식소실은 일시적 의식소실의 정의인인지(awareness) 소실을 보이면서 특징적으로 무의식기간 동안 망각, 운동조절이상, 반응 없음과 짧은 기간을 특징으로 하는 정의를 충족하면서, 개괄적인 전반적인(gross somatic brain dysfunction)이 없는 것을 말한다. 119 일종의 전환장애(conversion disorder)로 내재적 심리적 스트레스가 외부적 신체 현상으로 나타나는 것으로 불수의적인 반응이라 꾀병과 혼동해서는 안 된다. 실신과 관련된 정신과적 문제에서 다양한 향 정신과 약제가 기립성저혈압과 QT간격 연장을 일으켜 실신을 유발할 수 있다. 이 때 정신과 약제의 중단은 심한 정신과적 문제를 일으킬 수 있어서 주의를 요한다. 또한 심인성 실신과 같이 특별한 신체적 변화 없이 기능적으로 증세를 보일 수가 있다. 이 때 마치 뇌전증 경련발작과 같이 가볍게 떨기도 하거나, 격렬한 모습을 보이기도 하고, 아무 움직임 없이 반응하지 않는 모습을 보이기도 한다. 이와 같이 뇌전증발작과 유사한 움직임을 보일 때 심인성 비뇌전증성 발작 (psychogenic nonepileptic seizure: PNES)이라고 하고, 실신이나 장시간 지속되는 의식소실과 같은 모습을 보일 때 심인성 가성실신이라고 한다. PNES와 PPS 모두 TLOC와 병태생리학적으로 다르다. PNES에서는 뇌전증발작과 달리 뇌파에서 발작파를 보이지 않으며, PPS에서는 혈압과 심박수는 정상이거나 약간 높고, 뇌파는 실신에서 보이는 서파나 평탄파 대신에 정상소견을 보인다. 146,147
7.2 심인성 가성실신의 진단
심인성 가성실신은 한가지 상황으로 확진할 수는 없지만, 병력, 정상 뇌파, 증세 중 혈압과 심박수를 확인하여 종합적으로 결정하게 된다. 1 진단에 어려움이 있을 경우 실신 당시의 모습과 뇌파를 확인하기 위해, 비디오-뇌파 추적감시(video-EEG monitoring)를 시행할 수 있고, 이러한 시설을 갖춘 뇌전증추적감시실(epilepsy monitoring unit)에 입원하여 검사를 진행하며 유발검사를 시행할 수도 있다. 병력에서는 다음 상항을 나타나게 된다. 147,157,158 첫째, 대부분 PPS는 실신보다는 길어 15-30분 간 움직이지 않고 누워있는 모습을 보이면 진단적 가치가 있다. 둘째, 뇌전증 발작이나 실신에서는 일반적으로 눈을 뜨지만 심인성 발작에서는 눈을 감는다. 셋째, 발생 빈도가 높아 하루 또는 일주에 여러 번 발생하게 된다. 넷째, 낮에 특별한 유발인자 없이 빈번히 발생하고, 땀, 창백, 직전 구역 증상이 없다. 다섯째, 손상은 가성실신의 50% 이상에서 관찰될 수 있어서 손상유무로 감별할 수는 없다.
7.3 증세발생 동안 입증할 중요사항
실신에 대한 기술은 매우 중요하며, 당시 자세, 근육긴장도, 혈압, 맥박, 뇌파는 매우 중요하며, 비디오 기록이나 신경학적 관찰은 많은 도움이 된다. 암시를 주면서 유발하는 검사(예, 식염수 유도 검사)에 유발된다면 가성실신 가능성이 높다. 159,160 뇌파에서 발작파가 없으며, 실신 중에도 델타 파 같은 서파나 진폭의 감소로 보이는 평탄파는 보이지 않는다. 물론 혈압과 맥박의 변화도 미비하다. 기립경사테이블 검사에서 근육 조절이 안되고 의식이 없어 보이면서 정상적인 혈압, 맥박, 뇌파를 보인다면 실신이나 대부분의 뇌전증을 감별할 수 있다. 증세발생 동안 입증해야 할 의미 있는 중요 임상소견은 다음과 같다.
|
|
특징 |
|
비디오 기록 또는 기립경사테이블 검사 동안 임상관찰 |
일차적 특징
수면 때와 같은 자세를 보이고 눈을 감으며, 제시하는 언어나 촉감에 반응하지 못한다
이차적 특징
안 검 떨림, 안구운동, 삼킴, 근 긴장도 유지, 무의식상태에서 보이지 못하는 정상적인 움직임 같은 LOC와 합당하지 않는 미세한 징후 |
|
혈압 |
TLOC 동안 정상 또는 상승 |
|
뇌파 |
TLOC 동안 눈감은 상태에서 정상 각성 뇌파 소견 (알파 파형) |
PPS 진단을 위한 표준 검사 방법은 홈 비디오 기록이나 기립경사테이블 검사에서 증세발생 동안 정상 혈압, 심박수, 그리고 뇌파가 기록되는 것이다. 147,161,162 또한 경두개초음파를 하면서 기립경사테이블 검사를 하거나, 뇌파추적감시를 시행하는 것이 도움이 된다.1 PNES 진단을 위한 표준 검사 방법은 비디오-뇌파 추적감시(video-EEG monitoring)로 증세발생을 기록하는 것이다. 161,162
7.4 심인성 가성실신의 치료
심인성 문제를 환자에게 알리는 것은 힘들 수 있지만 치료의 첫 단계라 볼 수 있다. 환자에게 가성실신을 알리기는 매우 어렵지만, 이를 통해 심리에 대한 설명 및 편견으로 인해 역효과적으로 악화되는 것을 막고, 치료에 임하게 할 수 있다. 이것은 PPS를 처음 진단한 의사에 의해서 이루어져야 한다. 이 때 증세를 진지하게 받아들이며, 일반적 실신이나 뇌전증 발작과 유사하게 발생한다고 강조하여 확신을 주는 것은 매우 중요하다. 이를 통해 환자가 진단을 받아들이는 것은 치료에 중요한 분기점이 된다. 한 연구에 의하면 진단을 소통하며 설명한 후 4년간 추적 관찰할 때 증세 소실이 39%에 이르렀다고 보고하였다. 163 또한 한 무작위 배정 연구에서는 3개월에 유의하지 않지만 개선효과를 보였다. 164 설명 후에도 발작이 지속된다면 인지행동치료(cognitive behavioral therapy: CBT)를 시행하게 된다. PPS에 대한 CBT 연구는 아직 없지만, PNES에서 시행한 무작위 연구에서 CBT 치료군은 무치료 또는 sertraline 복용 군보다 효과적이었다. 165
|
권고사항 |
권고수준 |
증거수준 |
|
PPS 진단을 위해 목격자가 비디오로 자발적으로 발생한 증세를 기록하는 것을 고려해야 한다. |
IIa |
C |
|
가능하면 비디오-뇌파 추적감시를 하면서 시행한 기립경사 검사는 PPS 진단을 위해 고려될 수 있다. |
IIa |
C |
|
PPS 진단 의사는 환자에게 PPS 진단을 알려야 한다. 가성실신이 의심되는 환자에서 진단에 대한 진지한 대화가 합리적이다 |
IIb |
C |
|
인지행동치료는 발작이 설명에도 지속된다면 고려될 수 있다. |
IIb |
C |
|
심리치료 특히 CbT는 전환장애에서 도움이 될 수 있다 |
IIb |
C |
8. 소아에서의 실신
소아 실신의 가장 흔한 원인은 신경 매개성 실신으로75-80% 정도를 차지한다. 166,167
소아에서만 볼 수 있는 실신으로는 호흡정지발작이 있다. 호흡정지발작은 뇌전증과 구별되는 발작성 양성 실신으로 6개월 이후 건강한 소아에서 0.1-4.6%까지 보고되고 있다. 168,169 주로 통증, 불쾌함, 마음에 안 드는 상황 등에 의해 유발되며 울며 보채다가, 짧은 의식소실 이후 저절로 회복하는 특징을 보이고 학동 기가 되면 소실되며 정상적인 신경발달을 보인다. 환아는 청색형 호흡정지 발작 또는 창백형 호흡정지 발작, 혹은 둘 다를 보일 수 있다. 청색형 호흡정지 발작은 주로 6개월에서 5세사이에서 보이며 울다가 호흡정지를 보이고, 저산소증에 의해 청색증이 유발된다. 창백형 호흡정지발작은 1-2세 사이에서 시작되는 경우가 많고, 심한 서맥과 무수축기간이 길어지면서 나타나고 실신, 발작으로 이어질 수 있으며, 미주신경이 연관되어 있을 것으로 생각되고 있다.
|
권고사항 |
권고등급 |
증거수준 |
실신으로 내원한 모든 소아 환자에서 자세한 병력청취, 신체검진, 가족력 조사, 12 lead ECG를 시행해야 한다.119,170–172
- 심장 원인의 실신의 가능성을 배제한다. (감정적 흥분, 큰 소리 자극, 깜짝 놀람 등에 의해 유발되는 실신, 운동 중 실신, 실신 직전 두근거림 증상 동반, 40세 이전 급사/심질환 가족력이 있는 경우에는 반드시 심장 원인 실신에 대한 검사들을 진행해야 한다.) |
I |
C |
심장 원인의 실신이 의심되는 환아 에서는 아래의 진단적 검사들을 실시해야 한다.
- 운동부하검사, 24시간 홀터 모니터, 체외 형 사건기록기 등
- 이식형 사건기록기: 원인이 불분명한 재발성 실신/재발성 두근거림, 특히 운동성 실신 또는 선천성심장병이 있었던 환아 에서 유용170,173–175
|
I |
C |
|
실신 전 특징적인 전구증상 (울렁거림/구토, 창백, 땀) 이 동반되고 정상 심전도를 보이며, 가족력이 없는 혈관미주신경성 실신 환자에서는 환자/보호자를 안심시키고 생활습관 교정에* 대해 교육하는 것이 중요하다.119,170
|
I |
C |
|
실신의 원인에 대한 진단이 명확하지 않으나 미주신경성 실신이 의심되는 환자에서 기립경사테이블 검사를 시행해 볼 수 있다.170
|
IIa |
C |
|
생활습관 교정으로 호전이 없는 소아 혈관미주신경성 실신에서 midodrine을 처방해 볼 수 있다.에.170,176
|
IIa |
B |
|
창백형 호흡정지 발작에 따른 신경 연관 실신 (4초이상의 무수축이 증명된) 소아환자에서 심장박동기 치료를 고려해 볼 수 있다.169,170,177
|
IIb |
B |
|
베타차단제는 소아 미주신경성실신 환자에서 효과적이지 않다.178
|
III |
B |
소아에서 심장원인의 실신은 2-6%정도로 드물지만 급사 가능성이 있으므로 주의해야 한다. 실신의 심장원인 질환으로는 혈류 흐름 폐쇄를 유발하는 질환들 (비후 성심근병증, 대동맥 협착증, 폐동맥 고혈압), 심근 기능 저하 (심근염, 심근병증, 선천성 관상동맥 기형, 가와사키병에 의한 관상동맥 질환), 일차성 부정맥 질환들 (긴QT증후군, 카테콜라민성 다형성 심실빈맥, Brugada 증후군, 부정맥 유발성 우심실 심근병증, WPW증후군) 이 있다.
9. 선천성 심장 질환 환자에서의 실신
선천성 심장 질환자는 교정 수술 전이나 혹은 수술 후에도 구조적 혹은 혈역학적 이상 및 부하가 있는 경우가 있으며 이로 인해 실신이 발생할 수 있다. 심부전, 심근 허혈, 여러 단계의 대동맥 협착, 폐동맥 고혈압 그리고 부정맥에 대한 평가가 필요하다. 또한 선천성 심장 질환자는 성인기의 연령으로 접어들어 연령이 증가 할수록 부정맥 위험이 높아진다. 179 따라서 실신의 증상이 있는 환자를 접하면 환자가 가지고 있는 심장 질환에 대한 위험도를 함께 평가해야 하므로 선천성 심장 질환 전문의에게 의뢰하여 평가를 시행하는 것이 권장된다. 119,180 이때 심전도 및 심전도 모니터링, 심에코 검사를 시행하게되며 질환에 따라 심도자검사, 심장 CT, MRI 검사가 필요 할 수 있다. 또한 병력에서 혈관 미주 신경성 실신이 의심되는 경우나 이에 대한 감별이 필요한 경우 기립경사테이블 검사 시행을 권장한다. 이때 기립경사테이블 검사는 중등도의 민감도 및 특이도를 나타내므로 주의를 요한다. 선천성 심장 질환을 가진 고위험 환자에서 해석되지 않은 실신이 있을 때 전기생리학 검사가 추천된다. 선천성 심장 질환의 종류 중 팔로 4 징, 심방내 치환 수술 (Mustard/Senning 수술)을 시행 받은 완전 대혈관 전위, 수정 대혈관 전위, 엡스타인 기형, 폰탄 수술 및 라스텔리 수술을 한 경우 특히 부정맥 등의 후기 합병증이 흔하고 실신으로 발현될 수 있다. 125,179,181,182 특히 이들 환자군에서 해석되지 않은 실신이 발생하였을 때 전기생리학 검사가 고려되어야 한다. 또한 선천성 심장 질환을 가진 실신 환자에서 자발적 비지속성 빈맥, 심실 기능 저하, NYHA Fc II~ III 의 호흡곤란, 심한 방실 판막 역류, QRS 기간의 연장 (QRS 기간 ≥ 140ms), 광범위한 심실 반흔 등의 고위험 인자가 있는 경우 전기생리학 검사가 추천된다. 125,179,181,182 심장 원인의 실신 증상이 있는 선천성 심장 질환 환자는 돌연 심장사 위험을 평가 해야 하며 그에 따라 적극적인 약물치료, 재수술에 의한 혈역학적 개선, 삽입형 제세동기 삽입 등이 고려되어야 한다. 182–184
표 20. 선천성 심장질환 환자에서의 실신환자 권고사항
|
권고사항 |
권고등급 |
증거수준 |
|
선천성 심장질환을 가진 환자에서 실신이 발생한 경우 평가를 위해 선천성 심장질환 전문의에 의뢰하는 것이 권장된다 |
IIa |
C |
|
실신환자에서 선천성 및 구조적 심장 질환이 의심되는 소견이 발견되면 진단 및 위험도 예측을 위해 심 초음파 검사가 추천 된다. |
I |
B |
|
선천성 심장질환을 가진 환자에서 실신이 발생한 경우 병력에서 혈관 미주신경성실신이 의심되는 경우나 이에 대한 감별이 필요한 경우 기립경사테이블 검사 시행을 권장한다 |
IIa |
B |
|
선천성 심장질환을 가진 환자에서 비침습적 검사에서는 불확실하지만 부정맥에 의한 실신이 의심될 경우 전기생리학 검사 가고려되어야 한다 |
IIb |
C |
|
중등도 이상의 복잡 선천성 심장질환 자에서 해석되지 않은 실신이 있을 때 전기생리학 검사가 고려되어야 한다. |
IIa |
B |
|
선천성 심장질환을 가진 고위 험 환자에서 해석되지 않은 실신이 있을 때 전기생리학 검사가 추천된다. |
I |
C |
|
선천성 심장질환 자에서 비침습적 검사 및 전기생리학 검사를 포함한 침습적 검사에서도 규명되지 않은 실신이 있는 경우 이식형 사건기록기삽입이 고려되어야 한다. |
IIa |
B |
|
선천성 심장질환을 가진 환자에서 원인이 불명확한 실신이 있고, 심실 기능부전이 있거나 전기생리학 검사에서 심실성 부정 맥이 유발된다면, 삽입형 제세동기가 고려되어야 한다. |
IIa |
B |
10. 특수한 환자군에서의 실신 (Syncope in Special Populations)
10.1 고령자의 실신 (Syncope in the Elderly)
고령 환자에서 발생한 실신에 대한 접근과 치료는 일반적인 경우와 유사하지만 고령 환자의 특성을 반드시 고려해야 한다. 185–187
다양한 기저 질환 (comorbidity)과 다약제 복용력 (polypharmacy)
고령 환자가 가진 다양한 기저 질환은 실신의 평가와 치료 방향 결정에 영향을 미치게 된다. 188 기본적인 실신의 평가에서도 이상 소견이 동시에 발견되는 경우가 많고 실신의 원인이 한 가지 이상인 경우도 종종 있다. 189 반대로, 실신 평가 과정에서 발견된 소견 (예를 들어, 퇴행성 판막 질환이나 심방 세동과 같은 부정맥)이 실신의 원인이 아닌 우연히 발견된 질환일 수 있으므로 감별이 필요하다. 186,190 고령 환자가 이미 복용하고 있는 다양한 심혈관계 또는 향정신성 약물이 실신을 야기하는 경우도 많으므로 평가 시에 약물 복 용력을 조사하는 것이 중요하다. 56,187 특히 항고혈압 약제는 맥박을 늦추거나 혈압을 지나치게 낮추어 기립성 저혈압으로 인한 실신이나, 중증의 경동맥 협착이 없는 경우에서도 국소성 신경학적 이상을 보이는 경우가 재발성 실신 환자의 약 6%에서 발견되는데 이러한 경우에 혈관문제로 인한 일과성 허혈성 발작으로 오인하지 않도록 주의가 필요하다. 191,192
낙상 (fall)
고령 환자 실신의 절반 이상은 목격자가 없는 상황에서 발생하는데, 이런 경우는 실신과 낙상을 구별하기가 어렵다. 193 비사고성 낙상으로 내원한 고령 환자의 30%는 실신으로 평가되므로, 194 물리적으로 미끄러지거나 넘어진 근거, 신체 균형이나 인지 문제 등의 뚜렷한 원인이 없는 설명되지 않는 낙상은 실신과 동일하게 간주되어 평가하여야 한다. 195–197
기억력 및 인지능력 저하
고령 환자는 기억력 및 인지능력이 저하되어 있어 실신 당시의 정황을 잘 묘사하지 못하는 경우가 흔하므로, 실신 전후의 증상 및 실신의 정의에 합당한 의식상실이 있었는지 여부가 불분명하다. 198–200 반대로, 실신의 양상을 잘 기억하는 경우라도 환자의 인지 능력 평가가 필요할 수 있으며, 진단 및 치료 방향 결정에 영향을 줄 수 있는 파킨슨 병, 뇌졸중 또는 신경병증 등의 감별을 위한 신체 수행 검사를 시행하는 것이 추천된다. 201,202
고령 환자는 상기와 같은 특성으로 인해 실신의 빈도가 높고 감별 진단 범위가 넓으며 진단이 불분명한 경우가 많게 된다. 또한 기저 질환 및 실신 당시 신체 손상 등으로 이차 이환율이 높고 특히 75세 이상의 환자는 나쁜 예후를 보이는 경향이 있다. 186,203,204 따라서 고령 환자 실신의 평가 및 치료는 노인 의학과의 긴밀한 협력 하에 포괄적인 다학제적 접근이 요구된다. 185,186,205
|
권고사항 |
권고등급 |
증거수준 |
|
고령 환자의 실신은 다양한 원인 인자가 동시에 작용하므로 기저 질환과 다 약제 복 용력을 반드시 고려하여 평가하여야 한다. |
I |
B |
|
실신으로 내원한 고령 환자의 평가에 있어 인지 기능 평가 및 신체 수행 검사는 필수적이다. |
I |
C |
|
고령 환자의 설명되지 않는 낙상은 실신과 동일하게 간주하여 평가하여야 한다. |
IIa |
C |
|
고령 환자가 실신으로 내원 시, 실신의 원인일 가능성이 높은 특히 심혈관계나 향정신성 약물은 감량하거나 중단을 고려해야 한다. |
IIa |
B |
|
고령 환자 실신의 평가 및 치료는 포괄적인 다학제적 접근이 유용하다. |
IIa |
C |
10.2 운동과 실신 (Sports and Syncope)
운동 중 실신이 발생하는 경우는 흔하지 않지만, 환자가 운동 중 또는 운동 직후에 실신을 경험하였다면 운동 관련성 실신을 의심해 보아야 한다. 206 운동의 어느 시기에 실신이 발생했는지 파악하는 것이 중요한데, 운동 중 발생한 실신은 대개 심인성인 반면 운동 직후 발생한 실신은 거의 대부분 과도한 반응성 기전에 의한다. 206–208 운동 관련성 실신을 평가하기 위해서는 운동 부하 검사가 유용하며, 운동 중 2도 또는 3도 방실 차단이 유발되면 검사 중 실신이 발생하지 않았다 하더라도 임상적으로 실신이 방실 차단에 의한 것으로 간주할 수 있다. 209–211 비후성 심근병증 환자의 실신은 운동 부하 심 초음파를 시행하여 좌심실 유출로 압력 경도 (pressure gradient)가 50mmHg 이상인 경우 원인으로 평가할 수 있다. 125,212
전문 운동 선수가 경험하는 실신은 대부분 미주신경성 기전에 기인하지만, 기저 심장 질환 가능성 (비후성 심근병증, 긴 QT 증후군, WPW증후군, 부정맥 유발성 우심실 심근병증, 말팡 증후군, 좌심실 비 치밀심근, 카테콜라민 다형성 심실 빈맥, 승모판막 탈출증, 선천성 관상동맥 이상 등)을 반드시 염두에 두어야 한다. 213,214 운동과 관련된 급사 원인 중 75%는 심혈관계 질환이며, 운동 중 발생하는 실신이 급사의 전조 증상일 수 있다. 215,216 고위험군 운동 선수의 실신 및 급사 예방은 중요한 사안이지만 선별검사를 위해 일괄적으로 심전도와 심 초음파를 시행하는 것은 현재로서는 근거가 불충분하다. 217,218 운동 선수의 실신을 평가할 때에는 과거력 및 가족력 조사, 체액량이나 미주신경 활성 정도, 바이러스 감염 여부 등을 평가하고 심전도를 확보해야 한다. 214,219 매크롤라이드 (macrolide) 계열의 항생제나 항히스타민제, 성장호르몬 합성물, 암페타민 유사 각성제는 실신이나 허탈을 유발할 수 있다. 219,220 이러한 약물에의 노출 여부를 반드시 파악해야 하며, 반대로 운동 선수에게 약제 처방을 할 때에는 약물이나 그 대사산물이 금기 약물 목록에 있지 않은지 세심하게 검토해야 한다.
|
권고사항 |
권고등급 |
증거수준 |
|
운동 중 실신을 경험한 환자는 격렬한 운동 을 다시 시작하기 전에 경험이 풍부한 의료 진의 심혈관계 평가가 추천된다. |
I |
C |
|
운동 중 실신을 경험한 고위험군 운동 선수 는 전문가로부터 유전성 심장 질환의 근거를 평가해야 하며, 필요 시 유전자 검사나 가족 상담이 필요할 수 있다. |
IIa |
C |
|
설명되지 않는 운동성 실신을 경험한 환자는 추가적인 심장 질환 평가 (장기 추적 심전도, 기립 경사 테이블 검사, 심 초음파 또는 자기 공명영상장치, 운동부하 검사)가 유용하다. |
IIa |
C |
|
운동 중 실신을 경험한 운동 선수가 비후성 심근병증, 긴 QT 증후군, 부정맥 유발성 우 심실 심근병증, 카테콜라민 다형성 심실성 빈맥 등의 유전성심질환이 확진 되었고 실신 의 원인으로 반사성 기전이 배제된 경우에 경쟁적인 운동에 참여하는 것은 금기이다. |
III |
B |
10.3 운전과 실신 (Driving and Syncope)
실신을 경험한 환자가 언제부터 운전을 다시 시작하는 것이 안전한가 하는 점은 임상적으로 흔히 만나게 되는 문제이다. 운전 중 재발성 실신이 발생할 위험도는 2004년 캐나다 심장 학회 보고에 기초하여 평가할 수 있다. 221 실신의 원인에 따라 운전 중 사고로 인한 사망률은 차이가 나게 되는데, 미주 신경성 실신으로 인한 심각한 부상이나 사망률은 연간 0.0017% 미만으로 전체 인구에서 연간 교통 사고로 인한 0.067%의 비율보다 오히려 더 낮게 보고되었다. 221,222 반면, 다른 원인에 의한 실신이나 전구 증상이 없이 발생하는 경우는 위험도가 더 상승한다. 223 실신을 경험한 경우라도 적절히 치료를 하게 되면 일정 기간 이후부터는 재발성 실신의 위험도를 줄일 수 있어 운전을 허용할 수 있지만, 개인 운전자가 아닌 사업용 운전자의 경우 사고의 영향력이 더 크므로 허용수준이 더 엄격할 필요가 있겠다. 실신 후 적절한 운전 재개 허용 시기에 대해서는 미국 심장 학회 진료 지침에서 아래와 같이 권고하고 있다. 1
표 23. 실신 후 개인 운전자가 운전을 피해야 할 최소한의 기간
|
실신의 원인 |
무증상 운전 중지 기간 (symptom-free waiting time) |
|
기립성 저혈압 |
1개월 |
|
미주신경성, 전년도 무증상 |
제한 없음 |
|
미주신경성, 년간 1-6회 실신 |
1개월 |
|
미주신경성, 년간 6회 이상 실신 |
증상 호전 시까지 제한 |
|
기침 유발성, 치료 전 |
제한 |
|
기침 유발성, 진해제로 치료 |
1개월 |
|
기침 유발성 외 상황성 |
1개월 |
|
경동맥동성, 치료 전 |
제한 |
|
경동맥동성, 영구형 심박동기 삽입 |
1주일 |
|
비반응성 서맥, 치료 전 |
제한 |
|
비반응성 서맥, 영구형 심박동기 삽입 |
1주일 |
|
상심실성빈맥, 치료 전 |
제한 |
|
상심실성빈맥, 약물 치료 |
1개월 |
|
상심실성 빈맥, 전극도자절제술로 치료 |
1주일 |
|
좌심실 구혈률 35% 미만, 제세동기 없음 |
제한 |
|
좌심실 구혈률 35% 미만, 제세동기 삽입 |
3개월 |
|
심실빈맥/세동, 구조적 심질환, 좌심실 구혈률 35% 이상, 치료 전 |
제한 |
|
심실빈맥/세동, 구조적 심질환, 좌심실 구혈률 35% 이상, 제세동기 및 진료지침에 따른 적합한 약물 치료 |
3개월 |
|
심실빈맥, 유전적 요인, 치료 전 |
제한 |
|
심실빈맥, 유전적 요인, 제세동기 삽입 또는 진료지침에 따른 약물 치료 |
3개월 |
|
특발성 심실빈맥 (좌/우심실 유출로 기원), 치료 전 |
제한 |
|
특발성 심실빈맥 (좌/우심실 유출로 기원), 전극도자절제술로 성공하였거나 약물 치료 |
3개월 |
|
설명되지 않는 실신 |
1개월 |
11. 응급실에서의 실신환자 관리 (Management of syncope in the emergency department)
11.1 역학 및 특징
대상 인구에 따라 다르기는 하나, 인구의 약 40% 가량이 평생 동안 실신을 경험하며, 재발성 실신도 약 14%로 알려져 있다. 224 실신을 주소로 응급실에 내원하는 경우는 응급실 방문 환자들의 약 3-5% 이며, 실신 관련 입원은 전체 입원 환자의 약 1-6%를 차지한다. 225–227
대부분의 실신 환자의 예후는 양호하지만 심장 원인의 실신은 급사의 위험이 있을 수 있으며 실신으로 인한 외상으로 인해 신체적, 정신적 손상이 발생할 수 있으므로 응급실에서 실신의 적절한 진단 및 처치는 매우 중요하다. 12,228
실신은 다양한 질환들과 관련되어 있어 그 원인을 진단하기가 쉽지 않을 뿐만 아니라, 실신의 진단을 위해 많은 의료 비용이 들고 있다. 150,151 따라서 실신의 원인을 적절히 진단하고 비용 효율을 높이기 위해서 응급실에서 표준화 된 진단적 접근법의 필요성이 대두되고 있지만, 실제 임상에서 실신 환자의 진단 과정은 병원이나 의사 별로 상당한 편차가 여전히 존재하며, 소요 되는 의료 비용도 차이가 많다. 229–231따라서 응급실에서 실신을 주소로 내원하는 여러 환자들을 진료하는데 중점을 두어야 할 점은, 다음 세 가지이다. 2 첫째,환자에게 실신을 유발할 만한 중증의 원인 질환이 있는가. 둘째, 환자에게 향후 중증 결과를 초래할 수 있는 위험 요인이 있는가. 셋째, 환자를 입원시켜야 하는가. 최근 몇몇 연구들은 실신 환자의 진단 및 치료에 표준화된 실신 진료 지침 및 실신구역 (syncope unit) 을 적용하여 안전하고도 효과적인 진단 율의 향상, 불필요한 입원 율의 감소와 그로 인한 의료비용의 감소를 보여주고 있다. 2,229,232–237
11.2 실신을 유발한 원인 질환 감별
응급실에서 실신 환자를 진료하는 의료진의 일차적인 목표는 실신을 유발한 원인의 진단, 특히 임상적으로 빠르게 악화될 수 있는 원인을 찾아내는 것이다. 238,239 응급실 내원시 불안정한 실신환자의 약 70% 이상이 심근경색, 부정맥, 출혈 등의 중증 임상 결과를 보였고, 특히 단기적으로 중증 결과를 자주 발생시키는 것은 실신 자체보다는 이를 유발한 급성 원인 질환이며, 따라서 향후 치료는 이러한 원인 질환을 치료하는데 있다. 240실신 환자 내원시 초기 평가를 어떻게 해야 하는지에 대해서는 앞서 발표된 2018 대한부정맥학회 실신 지침서 총론에 자세히 언급되어 있으니 참고하기 바란다.
11.3 위험도 평가 (risk stratification)
응급실에서는 현실적으로 실신의 원인을 명확히 밝히고 처치하기 위한 시간과 검사방법에 제약이 많다. 따라서 최종 진단 보다 임상적인 지표를 기반으로 환자에 대한 위험도 평가를 바탕으로 진료 하게 된다. 241 위험도 평가는 아래의 두 가지 이유에서 중요하다. 고위 험 환자는 심장 기인성 실신일 가능성이 높다. 구조적 심장 질환 115,242과 일차성 부정맥 질환 121은 급성심장사와 실신 관련 환자 사망률의 주된 위험 요인이다. 저 위험이군 환자들은 반사성 실신인 경우가 많고, 예후가 매우 좋다. 226기립성 저혈압에 의한 실신은 일반 인구와 비교해서 동반질환의 중증도 때문에 사망률이 2배 높다고 보고되어 있다. 243
실신 환자의 위험도 평가에 대해서는 앞서 발표된 2018 대한부정맥학회 실신 지침서 총론에 자세히 언급되어 있으니 참고하기 바란다.
하지만 현재 이용할 수 있는 실신 위험도 평가 도구들은 실신 후 단기적인 중증 결과를 예측하는데 임상적 판단과 비교하여 더 좋은 민감도, 특이도, 예후 예측을 보여주지는 못하고 있다. 그러므로 응급실에서 실신 환자 진료 시 위험도 평가 단독으로는 사용하지 말아야 한다. 2
11.4 실신 구역 (syncope unit) 운영 및 입원
응급실에 내원한 실신 환자의 약 50% (12~86%)가 입원되고 있다. 2 임상적 의사결정도구와 표준화된 프로토콜의 사용도 이러한 입원율을 크게 변화시키지 못했다. 실신 이후 7~30일 동안 약 0.8%가 사망했고, 6.9%가 치명적이지 않은 중증 결과를 보인 반면, 3.6%는심각한 결과가 있었다. 2 이러한 고위험군 환자들을 초기에 빠르게 집중적으로 검사하는 것이 중요하지만, 그렇다고 모든 고위험군 환자가 입원이 필요한 것은 아니며 244, 저 위험이군 환자의 불필요한 입원은 의료 비용을 상승으로 오히려 사회경제적인 부담이 되고 있다. 245
최근 응급실 내 실신 관찰 구역 (Emergency Department Observation units, EDOU) 및 실신 입원 및 외래 구역 (Syncope Unit)과 같은 새로운 치료 트랙 운영의 효율성에 관한 연구들이 보고되고 있다. 230,232–234,236,245 48시간 이내로 응급실에서의 관찰과 실신구역 운영은 입원율을 29% 감소시켰으며, 입원되지 않은 환자의 20%는 응급실에서 짧은 관찰 후에 귀가하였고, 20%는 실신구역에서 신속한 추적관찰이 이루어졌고, 31%는 응급실에서 즉시 귀가하였다. 246 국내의 단일 기관 응급실에서도 표준화된 프로토콜 및 실신구역의 운영으로 입원 율을 8.3% 감소시켰고 의료 비용도 30% 감소시켰다. 236 하지만 최근 국내 응급실 과밀화 문제와 각 병원과 응급실 운영의 상이함으로 이러한 구역의 동일한 적용은 쉽지 않을 것으로 생각된다. 응급실에서는 어떠한 환자를 입원시키고 퇴원시킬 것이지 적절히 결정하여, 환자에게도 안전하고 효율적인 응급실 운영을 하는 것이 중요하다. 이러한 임상적 판단에는, 앞에서 논의한 위험도에 따른 체계화된 실신 환자 치료 프로토콜에 따른 진료가 안전하고 효과적인 대안이 될 수 있을 될 것이다. 앞서 발표된 2018 대한부정맥학회 실신 지침서 총론에 응급실에서의 입원 여부 결정에 대해 보다 자세히 언급되어 있으니 참고하기 바란다.
References
1). Writing Committee M, Shen WK, Sheldon RS, et al. 2017 ACC/AHA/HRS guideline for the evaluation and management of patients with syncope: A report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Heart Rhythm 2017; 14: e155-e217.   2). Brignole M, Moya A, de Lange FJ, et al. 2018 ESC Guidelines for the diagnosis and management of syncope. European heart journal 2018.  3). Wieling W TR, van Dijk N, Wilde AA, Benditt DG, van Dijk JG. Symptoms and signs of syncope: a review of the link between physiology and clinical clues. Brain 2009; 132: 2630-42.   4). van Dijk JG TR, van Zwet E, Tannemaat MR, van Niekerk J, Benditt DG, Wieling W. The semiology of tilt-induced reflex syncope in relation to electroencephalographic changes. Brain 2014; 137: 576-85.   5). J. S. Fits and faints. Oxford: Blackwell Scientific Publications; 1990.
6). van Dijk JG SR. Is there any point to vasovagal syncope? Clin Auton Res 2008; 2008: 167-9.  7). Alboni P AM, Bertorelle G. The origin of vasovagal syncope: to protect the heart or to escape predation? Clin Auton Res 2008; 18: 170-8.   8). Ganzeboom KS CN, Reitsma JB, Shen WK, Wieling W. Prevalence and triggers of syncope in medical students. Am J Cardiol 2003; 91: 1006-8.   9). Middlekauff HR SW, Stevenson LW, Saxon LA. Syncope in advanced heart failure: high risk of sudden death regardless of origin of syncope. J Am Coll Cardiol 1993; 21: 110-6.   10). Serletis A RS, Sheldon AG, Sheldon RS. Vasovagal syncope in medical students and their first-degree relatives. European heart journal 2006; 27: 1965-70.   11). Colivicchi F AF, Melina D, Guido V, Imperoli G, Santini M; OESIL (Osservatorio Epidemiologico sulla Sincope nel Lazio) Study Investigators. Development and prospective validation of a risk stratification system for patients with syncope in the emergency department: the OESIL risk score. European heart journal 2003; 24: 811-9.   12). Del Rosso A, Ungar A, Maggi R, et al. Clinical predictors of cardiac syncope at initial evaluation in patients referred urgently to a general hospital: the EGSYS score. Heart 2008; 94: 1620-6.   13). Brignole M OD, Cogorno S, Menozzi C, Gianfranchi L, Bertulla A. Longterm outcome in symptomatic carotid sinus hypersensitivity. Am Heart J 1992; 123: 687-92.   14). Calkins H SY, Frumin H, Schork A, Morady F. The value of the clinical history in the differentiation of syncope due to ventricular tachycardia, atrioventricular block, and neurocardiogenic syncope. Am J Med 1995; 98: 365-73.   15). Deharo JC JC, Lanteaume A, Djiane P. An implantable loop recorder study of highly symptomatic vasovagal patients: the heart rhythm observed during a spontaneous syncope is identical to the recurrent syncope but not correlated with the head-up tilt test or adenosine triphosphate test. J Am Coll Cardiol 2006; 47: 587-93.   16). Huff JS DW, Q uinn JV, Perron AD, Napoli AM, Peeters S, Jagoda AS; American College of Emergency Physicians. Clinical policy: critical issues in the evaluation and management of adult patients presenting to the emergency department with syncope. Annals of emergency medicine 2007; 49: 431-44.   17). Jamjoom AA N-EA, Fitzgerald JE. Operating theatre related syncope in medical students: a cross sectional study. BMC Med Educ 2009; 9: 14.    18). Sheldon R RS, Connolly S, Ritchie D, Koshman ML, Frenneaux M. Diagnostic criteria for vasovagal syncope based on a quantitative history. European heart journal 2006; 27: 344-50.   19). Brignole M SR, Menozzi C, Garcia-Civera R, Moya A, Wieling W, Andresen D, Benditt DG, Grovale N, De Santo T, Vardas P. International Study on Syncope of Uncertain Etiology 2 (ISSUE 2) Group. Lack of correlation between the responses to tilt testing and adenosine triphosphate test and the mechanism of spontaneous neurally mediated syncope. European heart journal 2006; 27: 2232-9.   20). Flevari P LD, Komborozos C, Fountoulaki K, Dagres N, Theodorakis G, Kremastinos D. Recurrent vasovagal syncope: comparison between clomipramine and nitroglycerin as drug challenges during head-up tilt testing. European heart journal 2009; 30: 2249-53.   21). Leitch JW KG, Yee R, Leather RA, Kim YH. Syncope associated with supraventricular tachycardia. An expression of tachycardia rate or vasomotor response? Circulation 1992; 85: 1064-71.   22). Petersen ME WT, Gordon C, Chamberlain-Webber R, Sutton R. The normal response to prolonged passive head up tilt testing. Heart 2000; 84: 509-14.    23). Furukawa T MR, Solano A, Croci F, Brignole M. Effect of clinical triggers on positive responses to tilt-table testing potentiated with nitroglycerin or clomipramine. Am J Cardiol 2011; 107.
24). Petix NR DRA, Furlan R, Guarnaccia V, Zipoli A. Nitrate-potentiated head-up tilt testing (HUT) has a low diagnostic yield in patients with likely vasovagal syncope. Pacing Clin Electrophysiol 2014; 37: 164-72.   25). Raviele A MC, Brignole M, Gasparini G, Alboni P, Musso G, Lolli G, Oddone D, Dinelli M, Mureddu R. Value of head-up tilt testing potentiated with sublingual nitroglycerin to assess the origin of unexplained syncope. Am J Cardiol 1995; 76: 267-72.   26). Sutton R BM. Twenty-eight years of research permit reinterpretation of tilt-testing: hypotensive susceptibility rather than diagnosis. European heart journal 2017; 35: 2211-2.  27). Brignole M GL, Menozzi C, Raviele A, Oddone D, Lolli G, Bottoni N. Role of autonomic reflexes in syncope associated with paroxysmal atrial fibrillation. J Am Coll Cardiol 1993; 22: 1123-9.   28). Taneja I MA, Robertson D. Aortic stenosis and autonomic dysfunction:co-conspirators in syncope. Am J Med Sci 2004; 327: 281-3.   29). Thomson HL M-TJ, Atherton J, Frenneaux M. Reduced cardiopulmonary baroreflex sensitivity in patients with hypertrophic cardiomyopathy. J Am Coll Cardiol 1998; 31: 1377-82.   30). Brignole M, Menozzi C, Gianfranchi L, Oddone D, Lolli G, Bertulla A. Neurally mediated syncope detected by carotid sinus massage and head-up tilt test in sick sinus syndrome. Am J Cardiol 1991; 68: 1032-6.   31). Alboni P, Menozzi C, Brignole M, et al. An abnormal neural reflex plays a role in causing syncope in sinus bradycardia. J Am Coll Cardiol 1993; 22: 1130-4.   32). Brignole M AF, Arabia F, Quartieri F, Tomaino M, Ungar A, Lunati M, Russo V, Del Rosso A, Gaggioli G. Syncope Unit Project (SUP) Two Investigators. Assessment of a standardized algorithm for cardiac pacing in older patients affected by severe unpredictable reflex syncopes. European heart journal 2015; 36: 1529-35.   33). Solari D TF, Unterhuber M, Gaggioli G, Ungar A, Tomaino M, Brignole M. Stop vasodepressor drugs in reflex syncope: a randomised controlled trial. Heart 2017; 103: 449-55.   34). SPRINT Research Group WJJ, Williamson JD, Whelton PK, Snyder JK, Sink KM, Rocco MV, Reboussin DM, Rahman M, Oparil S, Lewis CE, Kimmel PL, Johnson KC, Goff DC, Jr., Fine LJ, Cutler JA, Cushman WC, Cheung AK, Ambrosius WT. A Randomized Trial of Intensive versus Standard Blood- Pressure Control. The New England journal of medicine 2015; 373: 2103-16.    35). Brignole M MC, Gaggioli G, Musso G, Foglia-Manzillo G, Mascioli G, Fradella G, Bottoni N, Mureddu R. Effects of long-term vasodilator therapy in patients with carotid sinus hypersensitivity. Am Heart J 1998; 136: 264-8.   36). Brignole M CF, Menozzi C, Solano A, Donateo P, Oddone D, Puggioni E; Lolli G Isometric arm counter-pressure maneuvers to abort impending vasovagal syncope. J Am Coll Cardiol 2002; 40: 2053-9.  37). Krediet CT vDN, Linzer M, van Lieshout JJ, Wieling W. Management of vasovagal syncope: controlling or aborting faints by leg crossing and muscle tensing. Circulation 2002; 106: 1684-9.   38). Kim KH CJ, Lee KO, Seo TJ, Shon CY, Lim SY, Yun KH, Sohn IS, Hong YJ, Park HW, Kim JH, Kim W, Ahn YK, Jeong MH, Park JC, Kang JC. Usefulness of physical maneuvers for prevention of vasovagal syncope. Circ J 2005; 69: 1084-8.   39). van Dijk N QF, Blanc JJ, Garcia-Civera R, Brignole M, Moya A, Wieling W; PCTrial Investigators. Effectiveness of physical counter pressure maneuvers in preventing vasovagal syncope: the Physical Counter pressure Maneuvers Trial (PC-Trial). J Am Coll Cardiol 2006; 18: 1652-7.  40). Reybrouck T HH, Van De Werf F, Ector H. Long-term follow-up results of tilt training therapy in patients with recurrent neurocardiogenic syncope. Pacing Clin Electrophysiol 2002; 25: 1441-6.   41). Zeng H GK, Zhang W, Wang G, Guo L. The effect of orthostatic training in the prevention of vasovagal syncope and its influencing factors. Int Heart J 2008; 49: 707-12.   42). On YK PJ, Huh J, Kim JS. Is home orthostatic self-training effective in preventing neurally mediated syncope? Pacing Clin Electrophysiol 2007; 30: 638-43.   43). Burklow TR MJ, Bailey JJ, Makhlouf FT. Neurally mediated cardiac syncope: autonomic modulation after normal saline infusion. J Am Coll Cardiol 1999; 33: 2059-66.   44). Sheldon R RS, Rose MS, Morillo CA, Krahn AD, Medina E, Talajic M, Kus T, Seifer CM, Lelonek M, Klingenheben T, Parkash R, Ritchie D; McRae M, POST 2 Investigators. Fludrocortisone for the prevention of vasovagal syncope: a randomized, placebo-controlled trial. J Am Coll Cardiol 2016; 68: 1-9.   45). Salim MA DST. Effectiveness of fludrocortisone and salt in preventing syncope recurrence in children: a double-blind, placebo-controlled, randomized trial. J Am Coll Cardiol 2005; 45: 484-8.   46). Raviele A BM, Sutton R, Alboni P, Giani P, Menozzi C, Moya A. Effect of etilefrine in preventing syncopal recurrence in patients with vasovagal syncope: a double-blind, randomized, placebo-controlled trial. The Vasovagal Syncope International Study Circulation 1999; 99: 1452-7.   47). Izcovich A GMC, Manzotti M, Catalano HN; Guyatt G Midodrine for orthostatic hypotension recurrent reflex syncope: a systematic review. Neurology 2014; 83: 1170-7.  48). Madrid AH OJ, Rebollo JG, Manzano JG, Segovia JG, Sanchez A, Pena G, Moro C. Lack of efficacy of atenolol for the prevention of neurally mediated syncope in a highly symptomatic population: a prospective, doubleblind, randomized and placebo-controlled study. J Am Coll Cardiol 2001; 37: 554-9.   49). Di Girolamo E DIC, Sabatini P, Leonzio L, Barbone C, Barsotti A. Effects of paroxetine hydrochloride, a selective serotonin reuptake inhibitor, on refractory vasovagal syncope: a randomized, double-blind, placebo-controlled study. J Am Coll Cardiol 1999; 33: 1227-30.   50). Sheldon R, Rose S, Connolly S, Ritchie D, Koshman ML, Frenneaux M. Diagnostic criteria for vasovagal syncope based on a quantitative history. European heart journal 2006; 27: 344-50.   51). Theodorakis GN MM, Zarvalis E, Livanis EG, Flevari P, Kremastinos DT. Provocation of neurocardiogenic syncope by clomipramine administration during the head-up tilt test in vasovagal syndrome. J Am Coll Cardiol 2000; 36: 174-8.   52). Marquez MF U-MK, Gomez-Flores J, Sobrino A, Sotomayor-Gonzalez A, Gonzalez-Hermosillo A, Cardenas M. Comparison of metoprolol vs clonazepam as a first treatment choice among patients with neurocardiogenic syncope. Gac Med Mex 2008; 144: 503-7.  53). Kanjwal K SB, Karabin B, Kanjwal Y, Grubb BP. Use of octreotide in the treatment of refractory orthostatic intolerance. Am J Ther 2017; 19: 7-10.  54). Freeman R, Wieling W, Axelrod FB, et al. Consensus statement on the definition of orthostatic hypotension, neurally mediated syncope and the postural tachycardia syndrome. Clin Auton Res 2011; 21: 69-72.   55). Zia A, Kamaruzzaman SB, Tan MP. Blood pressure lowering therapy in older people: Does it really cause postural hypotension or falls? Postgrad Med 2015; 127: 186-93.   56). McLachlan CY, Yi M, Ling A, Jardine DL. Adverse drug events are a major cause of acute medical admission. Intern Med J 2014; 44: 633-8.   57). Poon IO, Braun U. High prevalence of orthostatic hypotension and its correlation with potentially causative medications among elderly veterans. J Clin Pharm Ther 2005; 30: 173-8.   58). Huang JJ, Desai C, Singh N, et al. Summer syncope syndrome redux. Am J Med 2015; 128: 1140-3.   59). Schroeder C, Bush VE, Norcliffe LJ, et al. Water drinking acutely improves orthostatic tolerance in healthy subjects. Circulation 2002; 106: 2806-11.   60). Jordan J, Shannon JR, Grogan E, Biaggioni I, Robertson D. A potent pressor response elicited by drinking water. Lancet 1999; 353: 723.   61). Jordan J, Shannon JR, Black BK, et al. The pressor response to water drinking in humans: a sympathetic reflex? Circulation 2000; 101: 504-9.   62). Shannon JR, Diedrich A, Biaggioni I, et al. Water drinking as a treatment for orthostatic syndromes. Am J Med 2002; 112: 355-60.   63). Claydon VE, Hainsworth R. Salt supplementation improves orthostatic cerebral and peripheral vascular control in patients with syncope. Hypertension 2004; 43: 809-13.   64). El-Sayed H, Hainsworth R. Salt supplement increases plasma volume and orthostatic tolerance in patients with unexplained syncope. Heart 1996; 75: 134-40.    65). Canney M, O'Connell MD, Murphy CM, et al. Single Agent Antihypertensive Therapy and Orthostatic Blood Pressure Behaviour in Older Adults Using Beat-to-Beat Measurements: The Irish Longitudinal Study on Ageing. PLoS One 2016; 11: e0146156.    66). Verwoert GC, Mattace-Raso FU, Hofman A, et al. Orthostatic hypotension and risk of cardiovascular disease in elderly people: the Rotterdam study. J Am Geriatr Soc 2008; 56: 1816-20.   67). Valbusa F, Labat C, Salvi P, et al. Orthostatic hypotension in very old individuals living in nursing homes: the PARTAGE study. J Hypertens 2012; 30: 53-60.   68). Romero-Ortuno R, O'Connell MD, Finucane C, Soraghan C, Fan CW, Kenny RA. Insights into the clinical management of the syndrome of supine hypertension–orthostatic hypotension (SH-OH): the Irish Longitudinal Study on Ageing (TILDA). BMC Geriatr 2013; 13: 73.    69). Fogari R, Zoppi A, Mugellini A, et al. Efficacy and safety of two treatment combinations of hypertension in very elderly patients. Arch Gerontol Geriatr 2009; 48: 401-5.   70). van Lieshout JJ, ten Harkel AD, Wieling W. Physical manoeuvres for combating orthostatic dizziness in autonomic failure. Lancet 1992; 339: 897-8.   71). Ten Harkel AD, van Lieshout JJ, Wieling W. Effects of leg muscle pumping and tensing on orthostatic arterial pressure: a study in normal subjects and patients with autonomic failure. Clin Sci (Lond) 1994; 87: 553-8.   72). Tutaj M, Marthol H, Berlin D, Brown CM, Axelrod FB, Hilz MJ. Effect of physical countermaneuvers on orthostatic hypotension in familial dysautonomia. J Neurol 2006; 253: 65-72.   73). Podoleanu C, Maggi R, Brignole M, et al. Lower limb and abdominal compression bandages prevent progressive orthostatic hypotension in elderly persons: a randomized single-blind controlled study. J Am Coll Cardiol 2006; 48: 1425-32.   74). Figueroa JJ, Singer W, Sandroni P, et al. Effects of patient-controlled abdominal compression on standing systolic blood pressure in adults with orthostatic hypotension. Arch Phys Med Rehabil 2015; 96: 505-10.   75). Henry R, Rowe J, O'Mahony D. Haemodynamic analysis of efficacy of compression hosiery in elderly fallers with orthostatic hypotension. Lancet 1999; 354: 45-6.   76). Smit AA, Wieling W, Fujimura J, et al. Use of lower abdominal compression to combat orthostatic hypotension in patients with autonomic dysfunction. Clin Auton Res 2004; 14: 167-75.   77). Jankovic J, Gilden JL, Hiner BC, et al. Neurogenic orthostatic hypotension: a double-blind, placebo-controlled study with midodrine. Am J Med 1993; 95: 38-48.   78). Low PA, Gilden JL, Freeman R, Sheng KN, McElligott MA. Efficacy of midodrine vs placebo in neurogenic orthostatic hypotension. A randomized, double-blind multicenter study. Midodrine Study Group. JAMA 1997; 277: 1046-51.  79). Wright RA, Kaufmann HC, Perera R, et al. A double-blind, dose-response study of midodrine in neurogenic orthostatic hypotension. Neurology 1998; 51: 120-4.   80). Rowe PC, Calkins H, DeBusk K, et al. Fludrocortisone acetate to treat neurally mediated hypotension in chronic fatigue syndrome: a randomized controlled trial. JAMA 2001; 285: 52-9.   81). van Lieshout JJ, ten Harkel AD, Wieling W. Fludrocortisone and sleeping in the head-up position limit the postural decrease in cardiac output in autonomic failure. Clin Auton Res 2000; 10: 35-42.   82). Coursin DB, Wood KE. Corticosteroid supplementation for adrenal insufficiency. JAMA 2002; 287: 236-40.   83). Kaufmann H, Freeman R, Biaggioni I, et al. Droxidopa for neurogenic orthostatic hypotension: a randomized, placebo-controlled, phase 3 trial. Neurology 2014; 83: 328-35.    84). Biaggioni I, Freeman R, Mathias CJ, et al. Randomized withdrawal study of patients with symptomatic neurogenic orthostatic hypotension responsive to droxidopa. Hypertension 2015; 65: 101-7.   85). Hauser RA, Hewitt LA, Isaacson S. Droxidopa in patients with neurogenic orthostatic hypotension associated with Parkinson's disease (NOH306A). J Parkinsons Dis 2014; 4: 57-65.  86). Mathias CJ, Senard JM, Braune S, et al. L-threo-dihydroxyphenylserine (L-threo-DOPS; droxidopa) in the management of neurogenic orthostatic hypotension: a multi-national, multi-center, dose-ranging study in multiple system atrophy and pure autonomic failure. Clin Auton Res 2001; 11: 235-42.   87). Hauser RA, Isaacson S, Lisk JP, Hewitt LA, Rowse G. Droxidopa for the short-term treatment of symptomatic neurogenic orthostatic hypotension in Parkinson's disease (nOH306B). Mov Disord 2015; 30: 646-54.   88). Omboni S, Smit AA, van Lieshout JJ, Settels JJ, Langewouters GJ, Wieling W. Mechanisms underlying the impairment in orthostatic tolerance after nocturnal recumbency in patients with autonomic failure. Clin Sci (Lond) 2001; 101: 609-18.   89). Ricci F, De Caterina R, Fedorowski A. Orthostatic Hypotension: Epidemiology, Prognosis, and Treatment. J Am Coll Cardiol 2015; 66: 848-60.   90). Ten Harkel AD, Van Lieshout JJ, Wieling W. Treatment of orthostatic hypotension with sleeping in the head-up tilt position, alone and in combination with fludrocortisone. J Intern Med 1992; 232: 139-45.   91). Hoeldtke RD, Dworkin GE, Gaspar SR, Israel BC, Boden G. Effect of the somatostatin analogue SMS-201-995 on the adrenergic response to glucose ingestion in patients with postprandial hypotension. Am J Med 1989; 86: 673-7.   92). Jarvis SS, Florian JP, Curren MJ, Pawelczyk JA. A somatostatin analog improves tilt table tolerance by decreasing splanchnic vascular conductance. J Appl Physiol (1985) 2012; 112: 1504-11.    93). Raimbach SJ, Cortelli P, Kooner JS, Bannister R, Bloom SR, Mathias CJ. Prevention of glucose-induced hypotension by the somatostatin analogue octreotide (SMS 201-995) in chronic autonomic failure: haemodynamic and hormonal changes. Clin Sci (Lond) 1989; 77: 623-8.   94). Gales BJ, Gales MA. Pyridostigmine in the treatment of orthostatic intolerance. Ann Pharmacother 2007; 41: 314-8.   95). Shibao C, Okamoto LE, Gamboa A, et al. Comparative efficacy of yohimbine against pyridostigmine for the treatment of orthostatic hypotension in autonomic failure. Hypertension 2010; 56: 847-51.    96). Benarroch EE. Postural tachycardia syndrome: a heterogeneous and multifactorial disorder. Mayo Clin Proc 2012; 87: 1214-25.    97). Alboni P, Menozzi C, Brignole M, et al. Effects of permanent pacemaker and oral theophylline in sick sinus syndrome the THEOPACE study: a randomized controlled trial. Circulation 1997; 96: 260-6.   98). Breivik K, Ohm OJ, Segadal L. Sick sinus syndrome treated with permanent pacemaker in 109 patients. A follow-up study. Acta Med Scand 1979; 206: 153-9.  99). Hartel G, Talvensaari T. Treatment of sinoatrial syndrome with permanent cardiac pacing in 90 patients. Acta Med Scand 1975; 198: 341-7.   100). Rasmussen K. Chronic sinus node disease: natural course and indications for pacing. European heart journal 1981; 2: 455-9.   101). Sasaki Y, Shimotori M, Akahane K, et al. Long-term follow-up of patients with sick sinus syndrome: a comparison of clinical aspects among unpaced, ventricular inhibited paced, and physiologically paced groups. Pacing Clin Electrophysiol 1988; 11: 1575-83.   102). Sgarbossa EB, Pinski SL, Jaeger FJ, Trohman RG, Maloney JD. Incidence and predictors of syncope in paced patients with sick sinus syndrome. Pacing Clin Electrophysiol 1992; 15: 2055-60.   103). Ng Kam Chuen MJ, Kirkfeldt RE, Andersen HR, Nielsen JC. Syncope in paced patients with sick sinus syndrome from the DANPACE trial: incidence, predictors and prognostic implication. Heart 2014; 100: 842-7.   104). Langenfeld H, Grimm W, Maisch B, Kochsiek K. Course of symptoms and spontaneous ECG in pacemaker patients: a 5-year follow-up study. Pacing Clin Electrophysiol 1988; 11: 2198-206.   105). Aste M, Oddone D, Donateo P, et al. Syncope in patients paced for atrioventricular block. Europace 2016; 18: 1735-9.   106). Donateo P, Brignole M, Alboni P, et al. A standardized conventional evaluation of the mechanism of syncope in patients with bundle branch block. Europace 2002; 4: 357-60.   107). Brignole M, Menozzi C, Moya A, et al. Mechanism of syncope in patients with bundle branch block and negative electrophysiological test. Circulation 2001; 104: 2045-50.   108). Moya A, Garcia-Civera R, Croci F, et al. Diagnosis, management, and outcomes of patients with syncope and bundle branch block. European heart journal 2011; 32: 1535-41.    109). Azocar D, Ruiz-Granell R, Ferrero A, et al. Syncope and bundle branch block. Diagnostic yield of a stepped use of electrophysiology study and implantable loop recorders. Rev Esp Cardiol 2011; 64: 213-9.
110). Kalscheur MM, Donateo P, Wenzke KE, et al. Long-Term Outcome of Patients with Bifascicular Block and Unexplained Syncope Following Cardiac Pacing. Pacing Clin Electrophysiol 2016; 39: 1126-31.   111). Santini M, Castro A, Giada F, et al. Prevention of syncope through permanent cardiac pacing in patients with bifascicular block and syncope of unexplained origin: the PRESS study. Circ Arrhythm Electrophysiol 2013; 6: 101-7.   112). Englund A, Bergfeldt L, Rehnqvist N, Astrom H, Rosenqvist M. Diagnostic value of programmed ventricular stimulation in patients with bifascicular block: a prospective study of patients with and without syncope. J Am Coll Cardiol 1995; 26: 1508-15.   113). Morady F, Higgins J, Peters RW, et al. Electrophysiologic testing in bundle branch block and unexplained syncope. Am J Cardiol 1984; 54: 587-91.   114). Tabrizi F, Rosenqvist M, Bergfeldt L, Englund A. Long-term prognosis in patients with bifascicular block–the predictive value of noninvasive and invasive assessment. J Intern Med 2006; 260: 31-8.   115). Olshansky B, Poole JE, Johnson G, et al. Syncope predicts the outcome of cardiomyopathy patients: analysis of the SCD-HeFT study. J Am Coll Cardiol 2008; 51: 1277-82.   116). Ruwald MH, Okumura K, Kimura T, et al. Syncope in high-risk cardiomyopathy patients with implantable defibrillators: frequency, risk factors, mechanisms, and association with mortality: results from the multicenter automatic defibrillator implantation trial-reduce inappropriate therapy (MADIT-RIT) study. Circulation 2014; 129: 545-52.   117). Shen WK, Sheldon RS, Benditt DG, et al. 2017 ACC/AHA/HRS Guideline for the Evaluation and Management of Patients With Syncope: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation 2017; 136: e25-e59.   118). Task Force for the D, Management of S, European Society of C, et al. Guidelines for the diagnosis and management of syncope (version 2009). European heart journal 2009; 30: 2631-71.   119). Brignole M, Moya A, de Lange FJ, et al. 2018 ESC Guidelines for the diagnosis and management of syncope. European heart journal 2018; 39: 1883-948.   120). Chapelon-Abric C, de Zuttere D, Duhaut P, et al. Cardiac sarcoidosis: a retrospective study of 41 cases. Medicine 2004; 83: 315-34.   121). Priori SG, Blomstrom-Lundqvist C, Mazzanti A, et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). European heart journal 2015; 36: 2793-867.  122). Kusumoto FM, Calkins H, Boehmer J, et al. HRS/ACC/AHA expert consensus statement on the use of implantable cardioverter-defibrillator therapy in patients who are not included or not well represented in clinical trials. Circulation 2014; 130: 94-125.   123). Epstein AE, DiMarco JP, Ellenbogen KA, et al. 2012 ACCF/AHA/HRS focused update incorporated into the ACCF/AHA/HRS 2008 guidelines for device-based therapy of cardiac rhythm abnormalities: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society. Circulation 2013; 127: e283-352.   124). Spirito P, Autore C, Rapezzi C, et al. Syncope and risk of sudden death in hypertrophic cardiomyopathy. Circulation 2009; 119: 1703-10.   125). Authors/Task Force m, Elliott PM, Anastasakis A, et al. 2014 ESC Guidelines on diagnosis and management of hypertrophic cardiomyopathy: the Task Force for the Diagnosis and Management of Hypertrophic Cardiomyopathy of the European Society of Cardiology (ESC). European heart journal 2014; 35: 2733-79.   126). Schinkel AF. Implantable cardioverter defibrillators in arrhythmogenic right ventricular dysplasia/cardiomyopathy: patient outcomes, incidence of appropriate and inappropriate interventions, and complications. Circ Arrhythm Electrophysiol 2013; 6: 562-8.   127). Corrado D, Calkins H, Link MS, et al. Prophylactic implantable defibrillator in patients with arrhythmogenic right ventricular cardiomyopathy/dysplasia and no prior ventricular fibrillation or sustained ventricular tachycardia. Circulation 2010; 122: 1144-52.   128). Corrado D, Wichter T, Link MS, et al. Treatment of Arrhythmogenic Right Ventricular Cardiomyopathy/Dysplasia: An International Task Force Consensus Statement. Circulation 2015; 132: 441-53.    129). Link MS, Laidlaw D, Polonsky B, et al. Ventricular arrhythmias in the North American multidisciplinary study of ARVC: predictors, characteristics, and treatment. J Am Coll Cardiol 2014; 64: 119-25.    130). Goldenberg I, Moss AJ. Long QT syndrome. J Am Coll Cardiol 2008; 51: 2291-300.   131). Fauchier L, Isorni MA, Clementy N, Pierre B, Simeon E, Babuty D. Prognostic value of programmed ventricular stimulation in Brugada syndrome according to clinical presentation: an updated meta-analysis of worldwide published data. International journal of cardiology 2013; 168: 3027-9.   132). Brignole M, Auricchio A, Baron-Esquivias G, et al. 2013 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy: the Task Force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA). European heart journal 2013; 34: 2281-329.  133). Zhao W, Meng R, Ma C, et al. Safety and Efficacy of Remote Ischemic Preconditioning in Patients With Severe Carotid Artery Stenosis Before Carotid Artery Stenting: A Proof-of-Concept, Randomized Controlled Trial. Circulation 2017; 135: 1325-35.    134). van der Lende M, Surges R, Sander JW, Thijs RD. Cardiac arrhythmias during or after epileptic seizures. J Neurol Neurosurg Psychiatry 2016; 87: 69-74.  135). Rugg-Gunn FJ, Simister RJ, Squirrell M, Holdright DR, Duncan JS. Cardiac arrhythmias in focal epilepsy: a prospective long-term study. Lancet 2004; 364: 2212-9.   136). Benditt DG, van Dijk G, Thijs RD. Ictal asystole: life-threatening vagal storm or a benign seizure self-termination mechanism? Circ Arrhythm Electrophysiol 2015; 8: 11-4.   137). Kang DY, Oh IY, Lee SR, et al. Recurrent syncope triggered by temporal lobe epilepsy: ictal bradycardia syndrome. Korean Circ J 2012; 42: 349-51.    138). Rocamora R, Kurthen M, Lickfett L, Von Oertzen J, Elger CE. Cardiac asystole in epilepsy: clinical and neurophysiologic features. Epilepsia 2003; 44: 179-85.   139). Schuele SU, Bermeo AC, Alexopoulos AV, et al. Video-electrographic and clinical features in patients with ictal asystole. Neurology 2007; 69: 434-41.   140). Bestawros M, Darbar D, Arain A, et al. Ictal asystole and ictal syncope: insights into clinical management. Circ Arrhythm Electrophysiol 2015; 8: 159-64.   141). Lamberts RJ, Thijs RD, Laffan A, Langan Y, Sander JW. Sudden unexpected death in epilepsy: people with nocturnal seizures may be at highest risk. Epilepsia 2012; 53: 253-7.   142). Lamberts RJ, Blom MT, Wassenaar M, et al. Sudden cardiac arrest in people with epilepsy in the community: Circumstances and risk factors. Neurology 2015; 85: 212-8.    143). Horrocks IA, Nechay A, Stephenson JB, Zuberi SM. Anoxic-epileptic seizures: observational study of epileptic seizures induced by syncopes. Arch Dis Child 2005; 90: 1283-7.   144). Stephenson J, Breningstall G, Steer C, et al. Anoxic-epileptic seizures: home video recordings of epileptic seizures induced by syncopes. Epileptic Disord 2004; 6: 15-9.  145). Song PS, Kim JS, Park J, et al. Seizure-like activities during head-up tilt test-induced syncope. Yonsei Med J 2010; 51: 77-81.   146). van Dijk JG, Thijs RD, van Zwet E, et al. The semiology of tilt-induced reflex syncope in relation to electroencephalographic changes. Brain 2014; 137: 576-85.   147). Tannemaat MR, van Niekerk J, Reijntjes RH, Thijs RD, Sutton R, van Dijk JG. The semiology of tilt-induced psychogenic pseudosyncope. Neurology 2013; 81: 752-8.    148). Hoefnagels WA, Padberg GW, Overweg J, van der Velde EA, Roos RA. Transient loss of consciousness: the value of the history for distinguishing seizure from syncope. J Neurol 1991; 238: 39-43.   149). Abubakr A, Wambacq I. Seizures in the elderly: Video/EEG monitoring analysis. Epilepsy Behav 2005; 7: 447-50.   150). Kang GH, Oh JH, Kim JS, et al. Diagnostic patterns in the evaluation of patients presenting with syncope at the emergency or outpatient department. Yonsei Med J 2012; 53: 517-23.    151). Pires LA, Ganji JR, Jarandila R, Steele R. Diagnostic patterns and temporal trends in the evaluation of adult patients hospitalized with syncope. Arch Intern Med 2001; 161: 1889-95.   152). Sclafani JJ, My J, Zacher LL, Eckart RE. Intensive education on evidence-based evaluation of syncope increases sudden death risk stratification but fails to reduce use of neuroimaging. Arch Intern Med 2010; 170: 1150-4.   153). Mendu ML, McAvay G, Lampert R, Stoehr J, Tinetti ME. Yield of diagnostic tests in evaluating syncopal episodes in older patients. Arch Intern Med 2009; 169: 1299-305.    154). Johnson PC, Ammar H, Zohdy W, Fouda R, Govindu R. Yield of diagnostic tests and its impact on cost in adult patients with syncope presenting to a community hospital. South Med J 2014; 107: 707-14.   155). Hoefnagels WA, Padberg GW, Overweg J, Roos RA. Syncope or seizure? A matter of opinion. Clin Neurol Neurosurg 1992; 94: 153-6.   156). Benbadis SR, Wolgamuth BR, Goren H, Brener S, Fouad-Tarazi F. Value of tongue biting in the diagnosis of seizures. Arch Intern Med 1995; 155: 2346-9.   157). Tannemaat MR, Thijs RD, van Dijk JG. Managing psychogenic pseudosyncope: Facts and experiences. Cardiol J 2014; 21: 658-64.   158). Raj V, Rowe AA, Fleisch SB, Paranjape SY, Arain AM, Nicolson SE. Psychogenic pseudosyncope: diagnosis and management. Auton Neurosci 2014; 184: 66-72.   159). The European Society of Cardiology Guidelines for the diagnosis management of syncope reviewed by Angel Moya, MD FESC, Chair of the Guideline Taskforce with J. Taylor, MPhil. European heart journal 2009; 30: 2539-40.  160). Benbadis SR, Chichkova R. Psychogenic pseudosyncope: an underestimated and provable diagnosis. Epilepsy Behav 2006; 9: 106-10.   161). LaFrance WC, Jr.., Baker GA, Duncan R, Goldstein LH, Reuber M. Minimum requirements for the diagnosis of psychogenic nonepileptic seizures: a staged approach: a report from the International League Against Epilepsy Nonepileptic Seizures Task Force. Epilepsia 2013; 54: 2005-18.   162). LaFrance WC, Jr.., Reuber M, Goldstein LH. Management of psychogenic nonepileptic seizures. Epilepsia 2013; 54 Suppl 1: 53-67.   163). Saal DP, Overdijk MJ, Thijs RD, van Vliet IM, van Dijk JG. Long-term follow-up of psychogenic pseudosyncope. Neurology 2016; 87: 2214-9.    164). LaFrance WC, Jr.., Keitner GI, Papandonatos GD, et al. Pilot pharmacologic randomized controlled trial for psychogenic nonepileptic seizures. Neurology 2010; 75: 1166-73.    165). LaFrance WC, Jr.., Baird GL, Barry JJ, et al. Multicenter pilot treatment trial for psychogenic nonepileptic seizures: a randomized clinical trial. JAMA Psychiatry 2014; 71: 997-1005.   166). Kanjwal K, Calkins H. Syncope in Children and Adolescents. Cardiol Clin 2015; 33: 397-409.   167). Massin MM, Bourguignont A, Coremans C, Comte L, Lepage P, Gerard P. Syncope in pediatric patients presenting to an emergency department. J Pediatr-Us 2004; 145: 223-8.  168). DiMario FJ, Jr... Prospective study of children with cyanotic and pallid breath-holding spells. Pediatrics 2001; 107: 265-9.   169). Kelly AM, Porter CJ, McGoon MD, Espinosa RE, Osborn MJ, Hayes DL. Breath-holding spells associated with significant bradycardia: successful treatment with permanent pacemaker implantation. Pediatrics 2001; 108: 698-702.   170). Writing Committee M, Shen WK, Sheldon RS, et al. 2017 ACC/AHA/HRS guideline for the evaluation and management of patients with syncope: Executive summary: A report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Heart Rhythm 2017; 14: e218-e54.   171). Tretter JT, Kavey RE. Distinguishing cardiac syncope from vasovagal syncope in a referral population. J Pediatr-Us 2013; 163: 1618-23 e1.  172). Zhang Q, Du J, Wang C, Du Z, Wang L, Tang C. The diagnostic protocol in children and adolescents with syncope: a multi-centre prospective study. Acta Paediatr 2009; 98: 879-84.   173). Avari Silva JN, Bromberg BI, Emge FK, Bowman TM, Van Hare GF. Implantable Loop Recorder Monitoring for Refining Management of Children With Inherited Arrhythmia Syndromes. J Am Heart Assoc 2016; 5.  174). Joseph Rossano BB, Narayanswami Sreeram, Seshadri Balaji, Maully J Shah. Efficacy of Implantable Loop Recorders in Establishing Symptom-Rhythm Correlation in Young Patients With Syncope and Palpitations. Pediatrics 2003; 112: e228-e33.   175). Al Dhahri KN, Potts JE, Chiu CC, Hamilton RM, Sanatani S. Are implantable loop recorders useful in detecting arrhythmias in children with unexplained syncope? Pacing Clin Electrophysiol 2009; 32: 1422-7.   176). Strieper MJ, Campbell RM. Efficacy of alpha-adrenergic agonist therapy for prevention of pediatric neurocardiogenic syncope. J Am Coll Cardiol 1993; 22: 594-7.   177). McLeod KA, Wilson N, Hewitt J, Norrie J, Stephenson JB. Cardiac pacing for severe childhood neurally mediated syncope with reflex anoxic seizures. Heart 1999; 82: 721-5.    178). Zhang Q, Jin H, Wang L, Chen J, Tang C, Du J. Randomized comparison of metoprolol versus conventional treatment in preventing recurrence of vasovagal syncope in children and adolescents. Med Sci Monitor 2008; 14: CR199-203.
179). Maron MS, Olivotto I, Zenovich AG, et al. Hypertrophic cardiomyopathy is predominantly a disease of left ventricular outflow tract obstruction. Circulation 2006; 114: 2232-9.   180). Shen WK, Sheldon RS, Benditt DG, et al. 2017 ACC/AHA/HRS Guideline for the Evaluation and Management of Patients With Syncope: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol 2017; 70: 620-63.   181). Khairy P, Aboulhosn J, Gurvitz MZ, et al. Arrhythmia burden in adults with surgically repaired tetralogy of Fallot: a multi-institutional study. Circulation 2010; 122: 868-75.   182). Khairy P, Harris L, Landzberg MJ, et al. Sudden death and defibrillators in transposition of the great arteries with intra-atrial baffles: a multicenter study. Circ Arrhythm Electrophysiol 2008; 1: 250-7.   183). Berul CI, Van Hare GF, Kertesz NJ, et al. Results of a multicenter retrospective implantable cardioverter-defibrillator registry of pediatric and congenital heart disease patients. J Am Coll Cardiol 2008; 51: 1685-91.   184). Khairy P, Landzberg MJ, Gatzoulis MA, et al. Value of programmed ventricular stimulation after tetralogy of fallot repair: a multicenter study. Circulation 2004; 109: 1994-2000.   185). Ungar A, Mussi C, Del Rosso A, et al. Diagnosis and characteristics of syncope in older patients referred to geriatric departments. J Am Geriatr Soc 2006; 54: 1531-6.   186). Goyal P, Maurer MS. Syncope in older adults. Journal of geriatric cardiology : JGC 2016; 13: 380-6.   187). Ruwald MH, Hansen ML, Lamberts M, et al. Comparison of incidence, predictors, and the impact of co-morbidity and polypharmacy on the risk of recurrent syncope in patients <85 versus >/=85 years of age. Am J Cardiol 2013; 112: 1610-5.   188). Romme JJ, van Dijk N, Boer KR, et al. Influence of age and gender on the occurrence and presentation of reflex syncope. Clin Auton Res 2008; 18: 127-33.   189). Bhangu JS, King-Kallimanis B, Cunningham C, Kenny RA. The relationship between syncope, depression and anti-depressant use in older adults. Age and ageing 2014; 43: 502-9.   190). Jansen S, Kenny RA, de Rooij SE, van der Velde N. Self-reported c ardiovascular conditions are associated with falls and syncope in community-dwelling older adults. Age and ageing 2015; 44: 525-9.   191). Mossello E, Pieraccioli M, Nesti N, et al. Effects of low blood pressure in cognitively impaired elderly patients treated with an tihypertensive drugs. JAMA internal medicine 2015; 175: 578-85.   192). Ryan DJ, Harbison JA, Meaney JF, Rice CP, King-Kallimanis B, Kenny RA. Syncope causes transient focal neurological symptoms. QJM : monthly journal of the Association of Physicians 2015; 108: 711-8.   193). Parry SW, Kenny RA. Drop attacks in older adults: systematic assessment has a high diagnostic yield. J Am Geriatr Soc 2005; 53: 74-8.   194). Davies AJ, Kenny RA. Falls presenting to the accident and emergency department: types of presentation and risk factor profile. Age and ageing 1996; 25: 362-6.   195). Jansen S, Bhangu J, de Rooij S, Daams J, Kenny RA, van der Velde N. The Association of Cardiovascular Disorders and Falls: A Systematic Review. Journal of the American Medical Directors Association 2016; 17: 193-9.   196). Rafanelli M, Ruffolo E, Chisciotti VM, et al. Clinical aspects and diagnostic relevance of neuroautonomic evaluation in patients with unexplained falls. Aging clinical and experimental research 2014; 26: 33-7.   197). Kenny RA, Richardson DA, Steen N, Bexton RS, Shaw FE, Bond J. Carotid sinus syndrome: a modifiable risk factor for nonaccidental falls in older adults (SAFE PACE). J Am Coll Cardiol 2001; 38: 1491-6.   198). O'Dwyer C, Bennett K, Langan Y, Fan CW, Kenny RA. Amnesia for loss of consciousness is common in vasovagal syncope. Europace 2011; 13: 1040-5.   199). Shaw FE, Bond J, Richardson DA, et al. Multifactorial intervention after a fall in older people with cognitive impairment and dementia presenting to the accident and emergency department: randomised controlled trial. BMJ (Clinical research ed) 2003; 326: 73.    200). Frewen J, Finucane C, Savva GM, Boyle G, Kenny RA. Orthostatic hypotension is associated with lower cognitive performance in adults aged 50 plus with supine hypertension. The journals of gerontology Series A, Biological sciences and medical sciences 2014; 69: 878-85.   201). Robertson DA, Savva GM, Coen RF, Kenny RA. Cognitive function in the prefrailty and frailty syndrome. J Am Geriatr Soc 2014; 62: 2118-24.   202). Robertson DA, Savva GM, Kenny RA. Frailty and cognitive impairment–a review of the evidence and causal mechanisms. Ageing research reviews 2013; 12: 840-51.   203). Racco F, Sconocchini C, Alesi C, Zappelli L, Pratillo G. Long-term follow-up after syncope. A group of 183 patients observed for 5 years. Minerva cardioangiologica 2000; 48: 69-78.
204). Matthews IG, Tresham IA, Parry SW. Syncope in the Older Person. Cardiol Clin 2015; 33: 411-21.   205). de Ruiter SC, Wold JFH, Germans T, Ruiter JH, Jansen R. Multiple causes of syncope in the elderly: diagnostic outcomes of a Dutch multidisciplinary syncope pathway. Europace 2018; 20: 867-72.   206). Colivicchi F, Ammirati F, Biffi A, Verdile L, Pelliccia A, Santini M. Exercise-related syncope in young competitive athletes without evidence of structural heart disease. Clinical presentation and long-term outcome. European heart journal 2002; 23: 1125-30.
207). Sneddon JF, Scalia G, Ward DE, McKenna WJ, Camm AJ, Frenneaux MP. Exercise induced vasodepressor syncope. British heart journal 1994; 71: 554-7.    208). Sakaguchi S, Shultz JJ, Remole SC, Adler SW, Lurie KG, Benditt DG. Syncope associated with exercise, a manifestation of neurally mediated syncope. Am J Cardiol 1995; 75: 476-81.   209). Pappas LK, Efremidis M, Sideris A, Letsas KP, Kounas SP, Kardaras F. Exercise-induced second-degree atrioventricular block. International journal of cardiology 2006; 111: 461-3.   210). Ho WJ, Chu PH, Cheng NJ, Hsu TS, Lee YS. Exercise-induced myocardial ischaemia complicated by paroxysmal complete atrioventricular block. International journal of clinical practice Supplement 2005; 19-22.  211). Woelfel AK, Simpson RJ, Jr.., Gettes LS, Foster JR. Exercise-induced distal atrioventricular block. J Am Coll Cardiol 1983; 2: 578-81.   212). Shah JS, Esteban MT, Thaman R, et al. Prevalence of exercise-induced left ventricular outflow tract obstruction in symptomatic patients with non-obstructive hypertrophic cardiomyopathy. Heart 2008; 94: 1288-94.   213). Colivicchi F, Ammirati F, Santini M. Epidemiology and prognostic implications of syncope in young competing athletes. European heart journal 2004; 25: 1749-53.   214). Hastings JL, Levine BD. Syncope in the athletic patient. Progress in cardiovascular diseases 2012; 54: 438-44.   215). Vettor G, Zorzi A, Basso C, Thiene G, Corrado D. Syncope as a Warning Symptom of Sudden Cardiac Death in Athletes. Cardiol Clin 2015; 33: 423-32.   216). Asplund CA, O'Connor FG, Noakes TD. Exercise-associated collapse: an evidence-based review and primer for clinicians. British journal of sports medicine 2011; 45: 1157-62.   217). Pelliccia A, Zipes DP, Maron BJ. Bethesda Conference #36 and the European Society of Cardiology Consensus Recommendations revisited a comparison of U.S. and European criteria for eligibility and disqualification of competitive athletes with cardiovascular abnormalities. J Am Coll Cardiol 2008; 52: 1990-6.
218). Zipes DP, Link MS, Ackerman MJ, et al. Eligibility and Disqualification Recommendations for Competitive Athletes With Cardiovascular Abnormalities: Task Force 9: Arrhythmias and Conduction Defects: A Scientific Statement From the American Heart Association and American College of Cardiology. Circulation 2015; 132: e315-25.   219). O'Connor FG, Levine BD, Childress MA, Asplundh CA, Oriscello RG. Practical management: a systematic approach to the evaluation of exercise-related syncope in athletes. Clinical journal of sport medicine : official journal of the Canadian Academy of Sport Medicine 2009; 19: 429-34.   220). Albert RK, Schuller JL, Network CCR. Macrolide antibiotics and the risk of cardiac arrhythmias. American journal of respiratory and critical care medicine 2014; 189: 1173-80.    221). Simpson C, Dorian P, Gupta A, et al. Assessment of the cardiac patient for fitness to drive: drive subgroup executive summary. The Canadian journal of cardiology 2004; 20: 1314-20.  222). an VH, Ritchie D, Maxey C, Sheldon R, Investigators P. Prospective Assessment of the Risk of Vasovagal Syncope During Driving. JACC Clin Electrophysiol 2016; 2: 203-8.   223). Sorajja D, Shen WK. Driving guidelines and restrictions in patients with a history of cardiac arrhythmias, syncope, or implantable devices. Current treatment options in cardiovascular medicine 2010; 12: 443-56.   224). Lamb LE, Green HC, Combs JJ, Cheeseman SA, Hammond J. Incidence of loss of consciousness in 1,980 Air Force personnel. Aerospace medicine 1960; 31: 973-88.   225). Morichetti A, Astorino G. [Epidemiological and clinical findings in 697 syncope events]. Minerva medica 1998; 89: 211-20.  226). Soteriades ES, Evans JC, Larson MG, et al. Incidence and prognosis of syncope. The New England journal of medicine 2002; 347: 878-85.   227). Blanc JJ, L'Her C, Touiza A, Garo B, L'Her E, Mansourati J. Prospective evaluation and outcome of patients admitted for syncope over a 1 year period. European heart journal 2002; 23: 815-20.   228). Costantino G, Perego F, Dipaola F, et al. Short- and long-term prognosis of syncope, risk factors, and role of hospital admission: results from the STePS (Short-Term Prognosis of Syncope) study. J Am Coll Cardiol 2008; 51: 276-83.   229). Shen WK, Decker WW, Smars PA, et al. Syncope Evaluation in the Emergency Department Study (SEEDS): a multidisciplinary approach to syncope management. Circulation 2004; 110: 3636-45.   230). Brignole M, Shen WK. Syncope management from emergency department to hospital. J Am Coll Cardiol 2008; 51: 284-7.   231). 윤희, 나지웅, 신태건, 심민섭, 조익준, 송형곤, 김준수, 윤 희, 나 지웅, 신 태건, 심 민섭, 조 익준, 송 형곤, 김 준수. 실신을 주소로 응급실에 내원한 환자의 진단적 검사 유형과 의료 비용에 대한 연구. 대한응급의학회지 2011; 22: 662-668.
232). Grossman AM, Volz KA, Shapiro NI, et al. Comparison of 1-Day Emergency Department Observation and Inpatient Ward for 1-Day Admissions in Syncope Patients. The Journal of emergency medicine 2016; 50: 217-22.   233). Lin M, Wolfe RE, Shapiro NI, Novack V, Lior Y, Grossman SA. Observation vs admission in syncope: can we predict short length of stays? The American journal of emergency medicine 2015; 33: 1684-6.   234). Numeroso F, Mossini G, Lippi G, Cervellin G. Role of emergency department observation units in the management of patients with unexplained syncope: a critical review and meta-analysis. Clinical and experimental emergency medicine 2017; 4: 201-7.    235). Probst MA, Sun BC. How can we improve management of syncope in the Emergency Department? Cardiol J 2014; 21: 643-50.    236). Shin TG, Kim JS, Song HG, Jo IJ, Sim MS, Park SJ. Standardized approaches to syncope evaluation for reducing hospital admissions and costs in overcrowded emergency departments. Yonsei Med J 2013; 54: 1110-8.    237). Sun BC, McCreath H, Liang LJ, et al. Randomized clinical trial of an emergency department observation syncope protocol versus routine inpatient admission. Annals of emergency medicine 2014; 64: 167-75.   238). Sheldon R, Rose S, Ritchie D, et al. Historical criteria that distinguish syncope from seizures. J Am Coll Cardiol 2002; 40: 142-8.   239). Crane SD. Risk stratification of patients with syncope in an accident and emergency department. Emergency medicine journal : EMJ 2002; 19: 23-7.    240). Numeroso F, Mossini G, Giovanelli M, Lippi G, Cervellin G. Short-term Prognosis and Current Management of Syncopal Patients at Intermediate Risk: Results from the IRiS (Intermediate-Risk Syncope) Study. Academic emergency medicine : official journal of the Society for Academic Emergency Medicine 2016; 23: 941-8.   241). Maisel WH. Specialized syncope evaluation. Circulation 2004; 110: 3621-3.   242). Q uinn J, McDermott D, Stiell I, Kohn M, Wells G. Prospective validation of the San Francisco Syncope Rule to predict patients with serious outcomes. Annals of emergency medicine 2006; 47: 448-54.   243). Ricci F, Fedorowski A, Radico F, et al. Cardiovascular morbidity and mortality related to orthostatic hypotension: a meta-analysis of prospective observational studies. European heart journal 2015; 36: 1609-17.   244). Perego F, Costantino G, Dipaola F, et al. Predictors of hospital admission after syncope: relationships with clinical risk scores. International journal of cardiology 2012; 161: 182-3.   245). Canzoniero JV, Afshar E, Hedian H, Koch C, Morgan DJ. Unnecessary hospitalization and related harm for patients with low-risk syncope. JAMA internal medicine 2015; 175: 1065-7.   246). Ungar A, Tesi F, Chisciotti VM, et al. Assessment of a structured management pathway for patients referred to the Emergency Department for syncope: results in a tertiary hospital. Europace 2016; 18: 457-62.  
|
|

















