|
실신 환자의 진료에서 심전도는 병력 청취와 신체 검진후 가장 먼저 시행되어야 할 검사이다. 심전도는 값싸고 손쉽게 시행할 수 있고, 실신의 진단과 위험도 평가에 도움이 되는 유용한 정보를 많이 제공해 주기 때문이다. 실신 환자에서 심전도 이상은 20% 정도에서 관찰되고, 10% 정도에서는 심전도가 진단에 결정적인 단서를 제공한다. 정상 심전도 역시 위험도 예측에 도움이 된다. 병력이나 신체 검진에서 심장질환 의심 소견이 없는 환자에서 심전도가 정상이면 돌연사 위험이 낮다. San Francisco
Syncope Rule (SFSR)은 응급실에서
실신 또는 반실신 환자의 단기 예후를 예측하는 데 많이 사용되는데, 5개의 고위험인자(CHESS: congestive heart failure history; hematocrit<30%; EKG abnormality; shortness of breath; systolic blood pressure>< 90 mmHg) 가운데 심전도 이상이 포함되어 있다.1 Cerrone과 Priori2도 고위험 실신 환자를 선별하는 데 일상 심전도와 병력이 가장 중요하다고 주장하였다.
실신 환자의 심전도에서 우선 확인해야 할 것은 부정맥이다. 심전도에서 단순 조기 박동이 아닌 서맥 또는 빈맥성 부정맥이 있으면 그 부정맥이 실신의 원인일 가능성이 높다. 특히, 실신이 특정 자세나 상황에 관계없이 돌발적으로 발생하였다면 더욱 더 그렇다. 실신 원인 부정맥 가운데 방실 전도 차단이 가장 흔하고, 그 다음은 동기능부전, 심실빈맥, 심실상성빈맥의 순서로 이어진다. 실신으로부터 회복된후 기록된 이들 부정맥에 동반된 증상이 없거나 경미하더라도 실신의 원인일 가능성이 높으므로 활동 심전도나 사건기록 심전도를
통하여 실신과
부정맥의 연관관계를 확인해야 한다. 심전도에서 지속적인 분당 40회 미만의 동서맥, 반복적인 동방 차단, 3초 이상 동정지, 2도 II형 및 3도 방실 전도 차단, 교대성 좌우각 차단, 빠른 심실상성 또는 심실빈맥 등이 기록되면 실신의 원인으로 간주해도 된다.
Gatzoulis 등3은 원인 불명 실신 환자에서 심전도(표준12유도 심전도와 활동 심전도 포함) 소견이 관혈적인 심전기생리 검사 결과와 매우 밀접한 상관관계를 보인다고 하였다. 표준 심전도와 활동 심전도에 이상이 있는 경우에는 심전기생리 검사에 이상이 있을 가능성이 82%에 이르고, 표준 심전도에만 이상이 있는 경우에도 심전기생리 검사에 이상이 있을 가능성이 68%에 이른다고 하였다. 또한 표준 심전도와 활동 심전도에 이상이 없을 경우에는 심전기생리 검사에 이상이 있을 가능성은 9%에 불과하다고 하였다. 반면에 Moya
등4은 실신
환자에서 비실신성 발작 중에 기록된 부정맥은 실신 시 다시 기록될 가능성이 재현성이 매우 높으므로 실신의 재발을 기다리지 말고 원인으로 간주하고 치료하도록 해야 한다고 주장하였다.
심전도 율동 이상 다음으로 확인해야 할 것은 비정상 큐파, 델타파, 브루가다파, 입실론파, 다섬유속 차단, QT 간격의 연장 및 단축 등 부정맥 위험 심전도 징후들이다.
비정상 큐파(Q wave)
큐파가 폭 40 ms 이상, 깊이 4 mm 또는 후속 R파의 1/4이상이면 비정상이다(Figure 1). 비정상 큐파가 인접하는 심전도 유도 2개 이상에서 나오면 심근경색의 존재를 의미한다. 비정상 큐파가 있으면 심전기생리 검사에서 심실빈맥의 유발 가능성이 5배 이상 증가한다.3 따라서 원인 불명 실신 환자에서 심전도에 비정상 큐파가 있으면 심기능을 평가하여 좌심실 구혈률이 35% 미만일 경우에는 심실 제세동기를 삽입하고, 그렇지 않는 경우에는 심전기생리 검사를 시행하여 지속성 단형 심실빈맥이나 심실세동이 유발되면 심실
제세동기를 삽입한다.4,5

Figure 1. Electrocardiographic rhythm recording of a post-myocardial infarct patient presenting with syncope. Pathologic Q waves were seen in chest leads V1 and V5 and ventricular tachycardia started in the middle of the recording.
델타파
델타파(delta wave)는 정상 방실 전도계를 우회하는 방실우회로가 있음을 의미하며, WPW (Wolff-Parkinson-White) 증후군을 진단하는 데 필수 조건이다. WPW 증후군의 유병률은 0.1~0.3%로 추정되고 있다.
델타파는 동율동 시 방실우회로를 타고 내려간 자극에 의하여 조기 흥분된 심근에 의해서 만들어진 심전도파가 QRS파 시작부에 그리스어 델타(Δ)자처럼 붙어 있어서 지어진 이름이다. 작은 삼각형 모양의 델타파가 QRS파 앞에 붙음으로 인하여 QRS파 시작부 상승 경사가 완만해지고, 기저부가 넓어지며 PR 간격은 짧아진다(Figure 2).
방실우회로는 방실 회귀성 빈맥의 기질이 되고, 심방세동이 합병될 경우 심실 반응을 매우 빠르게 한다. 방실 회귀성 빈맥은 주로 발작성 가슴 두근거림이나 현기증을 일으키지만, 심방세동에 빠른 심실 반응이 동반될 경우에는 실신이 일어날 수 있고, 35세 미만의 젊은 사람에서는 심장마비도 초래될 수 있다. 일반 주민을 대상으로 5년 이상 추적 관찰한 전향적인 연구에서 심실세동은 WPW 증후군의 1.8%에서 발생하고, WPW 증후군에서 돌연사는 연간 1,000명당 1명의 빈도로 발생하는데, 증상이 없는 경우에는 드물고 30세 이상에서는 극히 드물다.
실신 환자의 심전도에서 델타파가 있고 심전기생리 검사에서 방실 회귀성 빈맥 또는 지속성 심방세동이 유발되면(특히 방실우회로가 다발성이거나 최소 조기흥분 RR 간격<250 ms인 경우) 방실우회로를 절제해야 한다.

Figure 2. Typical 2 types of arrhythmias in Wolff-Parkinson-White (WPW) syndrome. Upper panel; Delta wave (arrow) is seen during sinus rhythm, which is followed by AV reentrant tachycardia. Lower panel; Atrial fibrillation in WPW syndrome is presented by irregularly irregular monomorphic wide QRS tachycardia. In this case, the shortest preexcited RR interval is very short as 240 msec, indicating high risk for sudden cardiac death.
브루가다파
브루가다파(Brugada wave)는 브루가다 증후군에서 보이는 심전도 파로서 심전도 V1-V3 유도에서 우각 차단형 QRS파와 하강경사형 ST절 상승이 특징적이다.6 QRS파가 우각 차단 형태를 보이는 것은 J점 상승에 의한 것이고, ST절 상승은 J파(R'파처럼 보임) 꼭대기에서 시작하여 내리막 경사로 기저선 아래로 떨어져 음성 T파로 이어져서 활처럼 보이기도 하며(I형: 활형, coved type), ST절 상승이 초기에만 하강하여 평탄하게 유지되다가 양성 T파로 이어져서 말안장처럼 보이기도 한다(II형: 안장형[saddle
back type]). 근래에는 안장형은
브루가다 증후군에 특이적인 소견이 아닌 것으로 간주되고 있다(Figure 3).
브루가다 증후군은 1992년 Brugada 형제들에 의해서 V1-V3 유도에 우각 차단과 ST절 상승을 동반하는 돌연사 증후군으로 보고되었고, 비교적 건강한 젊은 남자의 수면중 돌연사의 중요한 원인으로 밝혀졌다. 돌연사의 4~12%를 차지하고 외견상 정상인 경우에는 50%까지 차지한다. 일본에서 성인을 대상으로 한 연구에서 브루가다파의 유병률은 0.05%였고 다른 연구에서는 0.6%였으며, 유럽의 한연구에서는 0.003%였다. 남자가 90%를 차지한다. 원인 불명실신 환자에서 자발적인 활형 브루가다파가 기록될 경우에는 심실제세동기
삽입의 class
IIa 적응증에 해당된다.
입실론파
입실론파(epsilon wave)는 V1-V3유도에서 QRS파 다음에 보이는 작은 심전도파를 말하며, 부정맥 유발 우심실 심근증(arrhythmogenic right ventricular dysplasia, ARVD) 환자의 30~50%에서 보인다(Figure 4). ARVD는
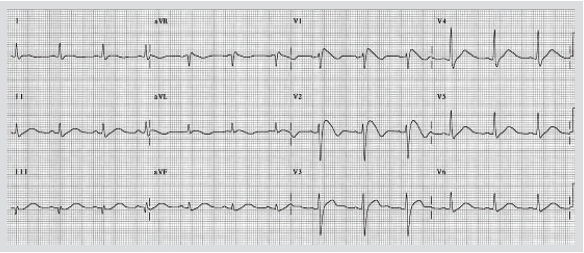
Figure 3. Typical electrocardiographic finding of Brugada syndrome. Marked elevation of J wave in V1-2 changes the QRS complex and ST segment into right bundle branch block pattern and down-sloping elevation of ST segment.

Figure 4. Electrocardiogram in a patient with arrhythmogenic right ventricular dysplasia. Epsilon wave (arrow) and negative T wave are seen.
우심실 또는 좌심실 심근이 지방과 섬유조직으로 바뀌어 심실빈맥성 부정맥이 잘 발생하는 비교적 드문 심근질환이다.7.8 ARVD는 남성에서 많고, 30~50%가 가족성이며, 대개 상염색체 우성형으로 유전된다. ARVD는 미국에서 주민1만 명 당 1~2명 정도로 관찰되는 것으로 알려져 있다. 35세 이하 젊은이 돌연심장사의 20% 정도가 이 질환에 의해서 일어난다. 스포츠 돌연사의 3~4%를 차지한다.
임상 표현의 80%는 실신과 돌연사이다. 증상은 사춘기에 시작하는 경우가 대부분이다. 돌연심장사의 위험인자는 젊은 나이, 경쟁적인 운동, 악성 가족력, 광범위한 우심실병변, 우심실 구혈률의 감소, 좌심실 침범, 실신, 심실빈맥등이다. 원인불명 실신 환자에서 ARVC (arrhythmogenic right ventricular cardiomyopathy)가 진단되면 심실 제세동기 삽입의 IIa 적응증이 된다.
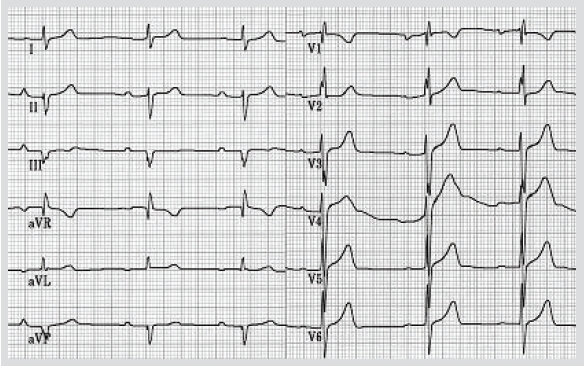
Figure 5. Tri-fascicular block in electrocardiogram of a patient presenting with syncope. Association of bi-fascicular block (right bundle branch block with left posterior fascicular block) with first-degree atrioventricular block suggests tri-fascicular block.

Figure 6. Electrocardiogram of congenital long QT syndrome. QT interval is markedly prolonged up to 600 msec in a patient with type I long QT syndrome.
다섬유속 차단
다섬유속 차단(multifascicular block)은 우각과 좌각의 좌전섬유속 또는 좌후섬유속에 완전 또는 불완전 전도 차단이 겸해 있는 경우를 말한다. 가장 흔한 형태는 우각 차단과 좌전섬유속 차단이 겸해 있는 경우이다(Figure 5). 만성 각차단이 완전 방실 전도 차단으로 진행하는 것은 느리고, 또한 흔하지도 않다. 하지만 실신 환자에서 각차단이 기록되면 확실한 다른 원인이 규명된 경우 외에는 심전기생리 검사를 시행해야 한다. 심전기생리 검사 결과 HV 간격의 100 ms 이상 심한 연장, 또는 조율 유도 히스속하 차단이 관찰되면 인공
심박동기 삽입이 적응된다(class IIa).
원인 불명 실신 환자에서 교대성 각차단이 기록되면 인공 심박동기가 적응되고(class I), 만성 두섬유속 또는 세섬유속 차단이 기록되어도 인공 심박동기가 적응된다(class IIa).

QT 연장
QT 간격의 연장(QT prolongation)은 심실 재분극 시간이 비정상적으로 길어져서 수정 QT 간격으로 남성 450 ms 이상, 여성 460 ms 이상인 경우로 정의된다(Figure 6). 12유도 가운데 가장 긴 QT 간격은 흔히 오른쪽 흉부유도에서 측정된다. QT 간격을 측정할 때 T파의 끝 점은 T파의 하강곡선에 접선을 긋고, 이것이 기저선과 만나는 점으로 하는 방법 등을 이용한다(탄젠트법 또는 꼬리배제법, Figure 7). QT 연장은 심실빈맥성 부정맥에 의한 실신, 심장마비, 돌연사 등을 잘 일으킨다.9 원인에는 유전자 이상에 의한
천성과
약물이나 전해질 이상에 의한 후천성이 있다. 선천성 긴QT 증후군에 연관된 유전자 이상은 지금까지 8가지 이상 보고되었으나, 흔한 유전자 이상 3개가 전체의 2/3 (LQTS 1: 35%, 2: 20%, 3: 10%) 이상을 차지한다. 유병률은 진단율이 낮아 정확하게 알기 어려우나, 미국에서 선천성 긴QT 증후군의 유병률은 10,000명 당 1명 정도로 추정되고 있다.
상염색체 우성으로 유전되고 청력 이상이 없는 경우를 Romano-Ward 증후군이라고 하는데, 긴QT 증후군 LQTS 1-6형까지가 해당된다. 상염색체 열성으로 유전되고 청력 이상을 동반한 경우를 Jervell-Lange-Neilsen 증후군이라고 하는데, LQTS 1형과 5형의 동형접합체(homozygote) 형이다.
첫 임상 발현 시기는 평균 12세이나, 40~50대에도 나타나기도 한다. 첫 임상 발현이 돌연사인 경우도 30%나 된다. 선천성 긴QT 증후군에서 40세 이내에 돌연사할 누적 위험도는 6% 정도이다. 돌연사의 가장 강력한 예측 인자는 QTc 간격이다. 돌연사 위험이 최고인 경우는 LQTS 1, 2형 환자로서 QTc 간격이 500 ms 이상, LQTS 3형 환자로 남성인 경우이다. LQTS 2형은 산욕기에 돌연사 위험이 높아진다. 가족력은 의미있는 위험인자가 아니다. 실신 환자에서 QT 간격이 연장되어 있을 때에 일단 베타 차단제를 최대 용량으로 투여하고, 실신이
재발하면 심실 제세동기를 삽입한다(class IIa). 심실 제세동기를 삽입할 수 없을 경우에는 베타차단제와 인공 심박동기 이식이 대안이 될 수 있다(특히 LQTS 3형에서).
QT 단축
칼륨 이온 통로를 지령하는 유전자 이상에 의해 칼륨이온 통로의 기능이 항진되어 재분극 시간(QT 간격)이 300~320 ms 이하로 짧아지는 경우가 있다. 이로 인하여 심실빈맥성 부정맥이 발생하여 실신 또는 돌연사가 일어날 수 있다(짧은 QT [short QT] 증후군). 짧은 QT 증후군은 2000년에 처음으로 보고되었고, 지금까지 보고된 예도 많지 않아 치료 지침도 확립되어 있지 않다. 현재로서는 심실 제세동기 삽입이 돌연사 예방에 가장 효과적인 치료법이다.
References
- Quinn JV, Stiell IG, McDermott DA, Sellers KL, Kohn MA, Wells GA. Derivation of the San Francisco Syncope Rule to predict patients with short-term serious outcomes. Ann Emerg Med. 2004;43:224-232.
- Cerrone M, Priori SG. Routine electrocardiogram and medical history in syncope: a simple approach can identify most high risk patients. Europace. 2009;11:1411-1412.
- Gatzoulis KA, Karystinos G, Gialernios T, Sotiropoulos H, Synetos A, Dilaveris P, Sideris S, Kalikazaros I, Olshansky B, and Stefanadis CI. Correlation of Noninvasive Electrocardiography with Invasive Electrophysiology in Syncope of Unknown Origin: Implications from a Large Syncope Database. Ann Noninvasive Electrocardiol. 2009;14:119-127.
- Moya A, Brignole M, Sutton R, Menozzi C, Garcia-Civera R, Wieling W, Andresen D, Benditt DG, Garcia-Sacristan JF, Beiras X, Grovale N, Vardas P; International Study on Syncope of Uncertain Etiology 2 (ISSUE 2) Group. Reproducibility of Electrocardiographic Findings in Patients With Suspected Reflex Neurally-Mediated Syncope. Am J Cardiol. 2008;102:1518-1523.
- Epstein AE, DiMarco JP, Ellenbogen KA, Estes NA 3rd, Freedman RA, Gettes LS, Gillinov AM, Gregoratos G, Hammill SC, Hayes DL, Hlatky MA, Newby LK, Page RL, Schoenfeld MH, Silka MJ, Stevenson LW, Sweeney MO, Smith SC Jr, Jacobs AK, Adams CD, Anderson JL, Buller CE, Creager MA, Ettinger SM, Faxon DP, Halperin JL, Hiratzka LF, Hunt SA, Krumholz HM, Kushner FG, Lytle BW, Nishimura RA, Ornato JP, Page RL, Riegel B, Tarkington LG, Yancy CW; American College of Cardiology/American Heart Association Task Force on
Practice Guidelines (Writing Committee to Revise the ACC/AHA/NASPE 2002 Guideline Update for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices); American Association for Thoracic Surgery; Society of Thoracic Surgeons. ACC/AHA/HRS 2008 Guidelines for Device-Based Therapy of Cardiac Rhythm Abnormalities: A Report of the ACC/AHA Task Force on Practice Guidelines (Writing Committeeto Revise the ACC/AHA/NASPE 2002 Guideline Update for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices): Developed
in Collaboration With the American Association for Thoracic Surgery and Society of Thoracic Surgeons. Circulation. 2008;117:e350-e408.
- Boussy T, Sarkozy A, Chierchia GB, Richter S, Brugada P. The Brugada syndrome: facts and controversies. Herz. 2007;32:192-200.
- Kies P, Bootsma M, Bax J, Schalij MJ, van der Wall EE. Arrhythmogenic right ventricular dysplasia/cardiomyopathy: screening, diagnosis, and treatment. Heart Rhythm. 2006;3:225-234.
- Anderson EL. Arrhythmogenic right ventricular dysplasia. Am Fam Physician. 2006;73:1391-1398.
- Schwartz PJ. The congenital long QT syndromes from genotype to phenotype: clinical implications. J Intern Med. 2006;259:39-47.
|